

- Это интересно
- СД 1 типа
- СД 2 типа
- Беременность и СД
- Технологии и гаджеты
- Исторические факты
- Книги
- Люди, которые вдохновляют
- Научные исследования
- Мифы
- Юридические аспекты
- Основы
- Инсулин
- Самоконтроль
- Гипогликемия
- Питание
- Спорт
- Жизненные ситуации
- Родителям детей с СД
- Осложнения
- Инсулиновые помпы и сенсоры
- Психология
- Сопутствующие заболевания
- Профилактика осложнений
- Основы
- Инсулин
- Самоконтроль
- Осложнения
- Питание
- Физическая активность
- Жизненные ситуации
- Таблетированные препараты
- Сопутствующие заболевания
- Психология
- Профилактика осложнений
- Гестационный диабет
- Планирование беременности при СД1
- Планирование беременности при СД2
- Беременность при СД1
- Беременность при СД2
- Послеродовый период
- Психология
5 распространенных ошибок инсулинотерапии
 Не та доза, не тот инсулин
Не та доза, не тот инсулин
Существует 4 основных типа инсулина: инсулины короткого и ультракороткого действия (болюсные) вводятся перед едой и на коррекцию высокого уровня глюкозы крови; инсулины средней продолжительности действия и длительного действия контролируют уровень глюкозы крови в период времени, когда болюсные инсулины не «работают». При использовании базис-болюсной схемы (короткие + длинные инсулины) может возникнуть путаница. Например, перед сном введен болюсный инсулин вместо базального. Ситуация опасна резким снижением уровня глюкозы.
Что делать: Съешьте достаточное количество углеводов, чтобы покрыть дополнительный инсулин. Контролируйте глюкометром уровень глюкозы – 1 раз в час, а при низких или быстро снижающихся показателях – раз в 30 минут). Следите за признаками гипогликемии. Обратитесь к врачу, если вам нужна помощь. Чтобы избежать повторной ситуации в будущем, разложите инсулины по разным местам (например, базальный – у постели; болюсный – на кухне). Сделайте шприц-ручки непохожими друг на друга – наклейки, пластырь или фломастер вам в помощь.
 Обмен инсулиновой шприц-ручкой
Обмен инсулиновой шприц-ручкой
Современные шприц-ручки могут быть одноразовыми (предзаполненными, используемыми, пока не закончится инсулин в картридже) или многоразовыми (со сменным картриджем). Даже если вы накрутили новую иглу, чужая шприц-ручка может быть переносчиком инфекционных заболеваний.
Что делать: если вы и член вашей семьи используете инсулин, у каждого должны быть свои шприц-ручки.
 Пропуск или недостаточное количество инсулина во время болезни
Пропуск или недостаточное количество инсулина во время болезни
Если вы заболели, у вас плохой аппетит или была рвота или диарея, можно подумать, что вам не нужно делать подколки инсулина. Но это не так! Уровень глюкозы крови может повышаться выше обычного во время болезни за счет действия контринсулярных гормонов.
Что делать: заранее разработайте план действий в дни болезни со своим врачом. Не забывайте почаще контролировать уровень глюкозы крови. Обязательно позвоните врачу, если рвота или диарея продолжаются более шести часов, показатели глюкозы остаются выше 14 ммоль/л, несмотря на введение дополнительного инсулина, если есть симптомы обезвоживания или кетоацидоза или вы не знаете, что делать.
 Неправильное хранение инсулина
Неправильное хранение инсулина
Способность инсулина снижать уровень глюкозы крови ухудшается при неправильном хранении препарата. Чем дольше экспозиция, тем менее эффективен инсулин.
Что делать: Запасы инсулина должны хранится в холодильнике, при температуре 2- 6°С. Открытый флакон можно хранить при комнатной температуре до 28 дней, вдали от солнечных лучей и источников тепла. Подробнее о правилах хранения инсулина читайте тут. Во время путешествий используйте термочехлы для транспортировки и хранения препарата. Не вводите инсулин, который был заморожен, препарат с истекшим сроком годности или в случае, когда он оставался открытым дольше, чем это рекомендовано. Убедитесь, что инсулин выглядит «нормально» перед каждым использованием. В инсулине не должно быть никаких скоплений, частиц или глазури на внутренней стороне флакона.
 Физическая нагрузка на пике действия инсулина
Физическая нагрузка на пике действия инсулина
Тренировка в зале или прогулка на свежем воздухе на пике действия инсулина может привести к гипогликемии.
Что делать: проверьте уровень глюкозы крови до, во время и после тренировки. Если он низкий, съешьте дополнительные углеводы. Таблетки, гель с декстрозой или богатые углеводами закуски всегда должны быть всегда с собой. Если у вас частые гипогликемии после физических нагрузок, поговорите со своим врачом и разработайте план действий по коррекции доз инсулина и приему дополнительных углеводов в дни тренировок и физической активности.
Все права на материалы, размещенные на данном сайте, принадлежат проекту «Правило 15».
Использование материалов возможно только с разрешения представителей проекта в соответствии
с условиями использования материалов проекта «Правило 15».
Если вы желаете использовать какие-либо материалы, свяжитесь с представителями проекта.
Контактная информация в разделе «Контакты» или
воспользуйтесь обратной связью в разделе
«Чем я могу помочь проекту», подраздел «Действием».
Надееемся на взаимовыгодное сотрудничество.
Чтобы получить полный доступ, пожалуйста, авторизуйтесь
или
зарегистрируйтесь.
Статья посвящена оценке влияния техники инъекций на эффективность инсулинотерапии у пациентов с сахарным диабетом 2-го типа
Влияние техники инъекций на гликемический контроль
В исследованиях показано, что в зависимости от соблюдения правил инъекции результаты контроля гликемии могут отличаться на 10–50%.
В исследовании Nakatani Y. et al. [1] показано, что даже 10-минутное обучение пациентов технике инъекций инсулина снижает HbA1c на 0,7% (c 7,46% до 6,73%; p<0,01). Сохранность знаний после очередного обучения составляет 8–12 мес. [2], это дает возможность своевременно спланировать повторное обучение.
Связь уровня HbA1c и обучения технике инъекций исследуется наиболее часто [1, 3], однако техника инъекций влияет и на их болезненность (у 50,8% пациентов) [4], образование кровотечений и кровоподтеков, возникновение липодистрофий, соответствие фактически введенной дозы набранной [5].
Серьезной проблемой является то, что обучение технике инъекций в основном проводится в ходе рутинного приема врача, и бывает, к сожалению, крайне отрывочным и формальным.
Достаточно небольшой процент специалистов и пациентов пользуются разработанными в 2011 г. на основе международных рекомендаций Российскими национальными рекомендациями по технике инъекций [6, 7]. Отсутствие знаний по технике инъекций приводит к серьезным ошибкам, влияющим на эффективность инсулинотерапии. Так, в российской ветви международного исследования TITAN было показано, что 30,9% пациентов боятся инъекций инсулина при инициации терапии, 88% – используют длинные инсулиновые иглы, 19% инъекций в область живота и 29% инъекций в область бедра выполняются без формирования кожной складки, 55% пациентов отпускают складку раньше, чем вынимают иглу, 28% – не получали от врача информацию о глубине введения иглы под кожу, 40% – не получали от врача информацию о возможности индивидуального выбора длины иглы, 22% – не знают, что инъекции можно выполнять под углом 45°. Подобные результаты были получены исследователями из Китая: J. Ji et al. [3] показали, что 35,26% пациентов имели липогипертрофию, а 58,68% – кровотечения или кровоподтеки в местах инъекций, что свидетельствует о нарушении техники инъекций и статистически значимо коррелирует с повторным использованием игл для инъекций, инъекциями в одно и то же место и уровнем HbA1c. Для исправления данной ситуации необходимо применять качественную программу обучения пациентов. В Российских и международных рекомендациях предложена эффективная программа обучения со следующими обязательными компонентами [6–11]:
– режим выполнения инъекций;
– выбор и правильное применение устройств для инъекций;
– выбор, уход и самостоятельное обследование участков инъекций;
– правильная техника выполнения инъекций (чередование мест введения, выбор правильного угла наклона иглы, формирование кожных складок);
– осложнения при нарушении техники инъекций и способы их профилактики;
– выбор оптимальной длины иглы;
– надлежащая методика утилизации игл.
Внедрение подобных программ обучения технике инъекций пациентов приводит к значительному успеху. Наглядным примером является опыт китайских коллег: в 2009 г. 50% пациентов использовали иглы длиной 5 мм [12], а в 2014-м – уже 75% [4].
Помимо теоретического обучения технике инъекций и контроля знаний пациентов с помощью типовых опросников (выбор и смена места инъекции, формирование складки, угол наклона иглы, продолжительность инъекции, повторное использование игл, инъекции в область липодистрофий) крайне важным является контроль со стороны врача, включающий регулярный осмотр мест инъекций (контроль за вытеканием инсулина или крови, кровоподтеками, липодистрофиями, воспалением, болью) [13]. В таблице 1 представлены простые и четкие инструкции по выполнению инъекций инсулина.

Влияние техники инъекций на эффективность применения традиционных препаратов инсулина у пациентов с СД2
В нашей стране достаточно высокий процент пациентов (50% и более) с СД2 лечатся при помощи традиционных препаратов инсулина человека, поэтому очень важно обучить пациентов правилам работы с ними, чтобы повысить эффективность и безопасность терапии.
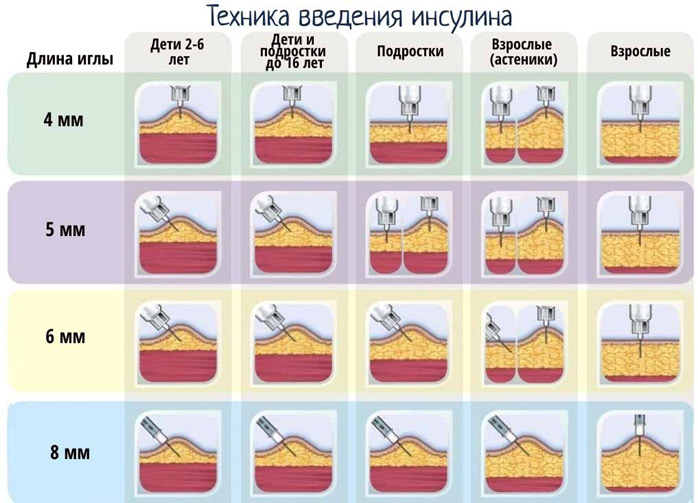
Оптимальное всасывание инсулина обеспечивается при его инъекции в подкожную жировую клетчатку. При несоблюдении правильной техники введения инсулина возможно его попадание в кожу или мышцу, что существенно отражается на эффективности действия препарата. Попадание инсулина внутрь кожи замедляет его всасывание, а также повышает риск развития аллергических реакций, в которых принимают участие клетки иммунной защиты, расположенные в коже [8, 9]. При попадании инсулина в мышцы его всасывание происходит значительно быстрее, чем из подкожной клетчатки, что чревато возникновением гипогликемии. Толщина кожи (эпидермиса и дермы) варьирует в диапазоне от 1,2 до 3,5 мм (рис. 1) в зависимости от места инъекции, возраста человека, расы и пола, что позволяет рекомендовать использование более коротких инсулиновых игл всем пациентам для предотвращения внутримышечного введения, которое может приводить к декомпенсации диабета и возникновению дефектов кожи и подкожно-жировой клетчатки. В то же время эффективность введения инсулина с помощью 4, 5, 6 мм игл является сопоставимой с эффективностью при использовании более длинных игл [14]. В настоящее время известно, что иглы, которые раньше рекомендовались для инъекций инсулина (для взрослых пациентов >8 мм, для детей >6 мм), являются слишком длинными и повышают риск внутримышечного введения. Более короткие иглы намного безопаснее, лучше переносятся и менее болезненны. В исследовании L. Hirsch et al. было продемонстрировано, что 4 мм игла является безопасной и эффективной у взрослых пациентов любого веса: все пациенты имели эквивалентный гликемический контроль, сопоставимое вытекание инсулина из кожи в сравнении с иглами 5 и 8 мм и при этом меньший уровень болевых ощущений [15].

Обеспечить точное введение инсулина в подкожно-жировую клетчатку возможно только при условии введения иглы в кожную складку, сформированную двумя пальцами – большим и указательным. В складку надо захватывать только кожу и клетчатку, но не подлежащую мышцу. Для наилучшего всасывания препарата рекомендуется удерживать складку в течение 10–15 с после окончания инъекции, продолжая давить на поршень шприц-ручки, чтобы все нужное количество инсулина успело вытечь из иглы. Если из места инъекции вытекает капля крови или инсулина, то в таком случае не нужно вводить дополнительно инсулин, т. к. это может привести к передозировке препарата и гипогликемии.
Для каждой области тела характерна своя скорость всасывания инсулина. Традиционные препараты инсулина, введенные в подкожную жировую клетчатку живота, всасываются быстрее, чем введенные в область бедра, соответственно возрастает и скорость снижения концентрации глюкозы в крови. В связи с этим существуют четкие инструкции: традиционные человеческие инсулины короткого действия рекомендуется вводить только в область живота, тогда как инъекции инсулинов пролонгированного действия лучше делать в область плеча, бедер или ягодиц. Всасывание инсулина из области ягодиц происходит быстрее, чем из области бедер, но медленнее, чем из области живота.
На скорость всасывания инсулина влияет температура в месте инъекции, поэтому ускорить действие инсулина, введенного «на еду», можно путем растирания места введения перед инъекцией и разминания этой области после укола. Физическая нагрузка также ускоряет всасывание инсулина, поэтому перед длительной прогулкой лучше ввести пролонгированный инсулин в область плеча.
Согласно исследованию Т. Heise et al. [16], причиной боли при подкожном введении инсулина является не скорость введения инсулина (отличие статистически незначимо), а объем (положительная связь) и место инъекции (рука или область живота). Эти сведения обосновывают рекомендацию «разбивать» большие дозы инсулина на несколько проводимых одномоментно в разные анатомические области инъекций.
В Национальных рекомендациях по технике инъекций изложены следующие правила работы с традиционными человеческими препаратами инсулина [6].
• Необходимо избегать внутримышечных инъекций инсулина короткого действия и НПХ-инсулина ввиду опасности развития выраженной гипогликемии.
• НПХ-инсулины имеют фармакологические пики, которые могут обусловливать развитие гипогликемии, особенно при введении относительно больших доз. Может быть целесообразно разделение больших доз инсулина на две инъекции. Нет универсальной пороговой величины для разделения доз, но, как правило, за нее принимают величину 40–50 ЕД.
• Бедра и ягодицы предпочтительны при использовании НПХ-инсулина в качестве базального инсулина, т. к. всасывание в этих местах самое медленное. По возможности НПХ-инсулин следует вводить перед сном, а не перед ужином, чтобы снизить риск ночной гипогликемии.
• Быстрее всего растворимые человеческие инсулины короткого действия всасываются при введении в область живота, поэтому их предпочтительно вводить именно в эту область.
• Всасывание растворимых человеческих инсулинов короткого действия у пожилых людей может быть замедленным, поэтому эти инсулины не следует использовать, когда необходим быстрый эффект.
• Учитывая различия в скорости всасывания человеческих инсулинов в разных областях, схема чередования мест инъекций должна быть одинаковой каждый день.
Параллельно с традиционными препаратами инсулина используются современные аналоги человеческого инсулина, применение которых неуклонно растет. Выполнено несколько исследований, непосредственно направленных на изучение оптимальных методик введения этих лекарственных средств.
• Для введения быстродействующих и смешанных аналогов инсулина можно использовать участки кожи любой локализации, поскольку они везде всасываются с одинаковой скоростью.
• Быстродействующие аналоги инсулина не следует вводить внутримышечно, хотя исследования демонстрируют, что жировая ткань и расслабленная мышца характеризуются схожей скоростью всасывания. Однако нужны исследования по изучению скорости всасывания из сокращающейся мышцы.
• Следует исключить внутримышечные инъекции аналогов инсулина длительного действия и смешанных аналогов ввиду опасности развития выраженной гипогликемии. Пациентов, занимающихся физическими упражнениями после инъекций длительно действующих аналогов инсулина, следует предупредить о возможном риске гипогликемии.
• Согласно полученным новым данным (FIT-2015) у базальных аналогов человеческого инсулина есть недостоверные различия в скорости всасывания. По-прежнему пролонгированные аналоги можно вводить в участки кожи любой локализации [17], однако гларгин немного медленнее всасывается из области живота в сравнении с областью бедра, а детемир, наоборот, медленнее всасывается из области бедра в сравнении с областью живота.
Влияние инъекций инсулина в область липодистрофий на гликемический контроль у пациентов с СД2
Нерешенной в настоящее время остается проблема липодистрофий (ЛД), поскольку не установлен их механизм развития. Липодистрофия – это нарушение состава жировой ткани. Существует два основных вида ЛД: липоатрофия означает потерю адипоцитов и клинически проявляется в виде образования «щербин» и «кратеров»; липогипертрофия (ЛГ) – это увеличение числа адипоцитов, которое проявляется развитием отека и/или уплотнения жировой ткани (рис. 2). Распространенность ЛГ остается высокой и варьирует в диапазоне 20–75%. В исследовании, проведенном испанскими специалистами, ЛГ отмечена у 53,4% пациентов с СД2. Наиболее изучена и доказана связь развития ЛГ с плохой ротацией мест инъекций [7]. Доступным решением этой проблемы является прекращение инъекций инсулина в области, где ЛГ уже возникла, при этом возможно исчезновение ЛГ. Скорость всасывания инсулина, введенного в ЛГ, непредсказуема. Это может привести к гипергликемии, гипогликемии или более высокой вариабельности уровня глюкозы, что достоверно ухудшит гликемический контроль и будет небезопасным для пациентов.

В исследовании Blanco M. et al. было установлено, что при введении инсулина в область ЛГ происходит увеличение эффективной дозы инсулина, что приводит к чрезмерной гиперинсулинизации пациента и неблагоприятно сказывается на его весе [18].
Частота использования инсулиновых игл с риском развития ЛГ является доказанной. В исследованиях продемонстрировано, что вероятность возникновения ЛГ составляет 75% при использовании 1 иглы более 4-х раз и 100% при замене иглы во время замены картриджа (табл. 2) [7].

Определенную роль в генезе ЛГ отводят иммунологическим факторам, зависящим от качества инсулина, особенно, его субстанции.
Под действием кристаллов инсулина и белковых примесей происходит локальная иммунная реакция. В ответ на воспаление начинается местная гиперпродукция фактора некроза опухоли α (TNF α) из макрофагов, что, в свою очередь, приводит к нарушению дифференцировки адипоцитов и развитию ЛГ.
В этой связи определенный интерес представляет качество субстанций, применяемых инсулинов в том числе отечественных, т.к. кол-во пациентов, получающих такие инсулины неуклонно растет. Преимущество собственного производства субстанции заключается в возможности установки более жестких режимов очистки от примесей, которые неизбежно возникают при генно-инженерной технологии получения инсулина.
Таким образом, на основании мирового опыта и отечественных данных можно сделать вывод, что правильность применения инсулина, назначенного врачом пациенту с СД2, играет огромную роль в эффективности и безопасности данного метода лечения. Огромное количество скрытых ошибок и проблем у пациентов с СД, получающих инсулин, обусловлены отсутствием знаний и навыков правильной техники инъекций [19].
Структурированное обучение пациентов позволит ликвидировать пробелы в образовании больного и достигнуть адекватного контроля инсулина.
Инсулин вводится подкожно. Вводить инсулин можно с помощью:
- инсулиновых шприцев;
- шприц-ручек;
- инъекционного порта (айпорта, iPort);
- инсулиновой помпы.
В Республике Беларусь инсулин чаще всего вводится с помощью инсулиновых шприцев.

Объемы инсулиновых шприцев: 0,3 мл, 0,5 мл и 1 мл. На шприц нанесены деления и цифры. Цифры означают количество единиц (от 10 до 100 ЕД). На картинке – шприц объемом 1 мл, в 1 мл – 100 ЕД, одно маленькое деление соответствует 2 ЕД инсулина.
Шприц должен соответствовать концентрации инсулина. Сейчас почти все инсулины с концентрацией 100 ЕД/мл и им соответствуют шприцы 0,1 мл – 10 ЕД (на шприце 1 мл маркировка 100 ЕД; 0,5 мл – 50 ЕД; 0,3 мл – 30 ЕД). Но раньше выпускался инсулин с концентрацией 40 ЕД/мл и для него существовали соответствующие шприцы (40 ЕД – 1 мл). Если в такой шприц набрать инсулин с концентрацией 100 ЕД/мл, то доза будет превышена в 2,5 раза. В нашей стране в настоящее время такие шприцы не выпускаются.
Кроме того, в аналоге инсулина туджео 300 ЕД в мл. Туджео вводится шприц-ручкой. Но если вдруг понадобится вводить туджео шприцем и набрать дозу инсулиновым шприцем на 100 ЕД/мл, то набранная доза будет больше нужной дозы в 3 раза.
Длина иглы в инсулиновом шприце от 6 до 13 мм. Толщина иглы обозначается буквой «G» (G31 – G26). Чем больше номер, тем тоньше игла (т.е. игла G31 будет тоньше, чем G26).
Выбор оптимальной длины и толщины иголки зависит от индивидуальных параметров организма и подбирается экспериментально.
Шприц-ручки

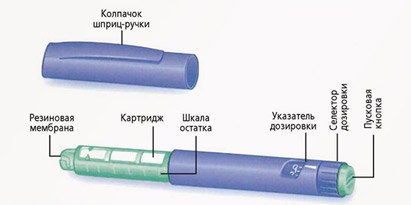
Шприц ручка это устройство, в которое вставляется инсулин в специальных флаконах – картриджах. Устанавливается необходимая доза инсулина и вводится в виде инъекции (укола), как и шприцем. Иглы в шприц-ручках съемные и должны меняться после каждой инъекции инсулина. Иглы являются универсальными и подходят ко всем шприц-ручкам. После инъекции инсулина иглу надо снять. Нельзя хранить ручку с накрученной иглой. Из иглы может подтекать инсулин и в картридж может попадать воздух.

Иглы бывают длиной от 4 до 12 мм и толщиной G32 – G29. Как и в инсулиновом шприце, чем больше номер, тем тоньше игла.
Шприц-ручки бывают одноразовые и многоразовые.
Например, лантус выпускается в виде одноразовой ручки (Лантус СолоСтар) и в картриджах для многоразовой ручки (Лантус Пенфилл).
Одноразовая ручка содержит 300 ЕД инсулина (1 мл – 100 ЕД, в одной ручке 3 мл). Когда инсулин заканчивается, ручка выбрасывается. В многоразовых шприц-ручках вставляется инсулин в сменных картриджах. Один картридж (кроме Туджео) также содержит 300 ЕД инсулина (1 мл – 100 ЕД, 1 картридж – 3 мл). В Туджео в 1 мл содержится 300 ЕД.
В Республике Беларусь инсулин в картриджах выписывается только определенным категориям пациентов, указанным в приказе Минздрава (дети, беременные и др.).
Также ручки бывают электронными и механическими. Еще ручки отличаются по шагу, которым можно вводить инсулин (0,1 ЕД; 0,5 ЕД; 1 ЕД).
Для каждого инсулина – своя шприц-ручка!
Подробнее узнать о шприц-ручках можно на сайте www.test-poloska.ru.
Инъекционный порт

Смысл порта – сокращение количества инъекций. При его использовании выполняется 1 прокол при установке самого айпорта (специальным устройством под кожу вводится канюля), а далее укол инсулина делается не под кожу, а в резиновую мембрану айпорта. Инъекционный порт устанавливается на 72 часа или на 75 инъекций. Канюля айпорта бывает 6 и 9 мм (для детей – 6 мм, для взрослых – 9 мм). В айпорт нельзя одновременно вводить короткий и длинный инсулин. Разница между инъекциями должна быть не менее 60 минут. Причем сначала надо вводить короткий инсулин и только через 60 минут в айпорт можно ввести инсулин длительного действия. После введения в айпорт инсулина длительного действия ввести в него короткий инсулин можно не ранее чем через 3 часа. Поэтому часто инсулин короткого действия вводят в айпорт, а длительного – обычной инъекцией.
Инъекции в мембрану айпорта можно выполнять шприцами и ручками. Но иглы должны быть не менее 6 мм.
Рекомендуемые места введения инсулина
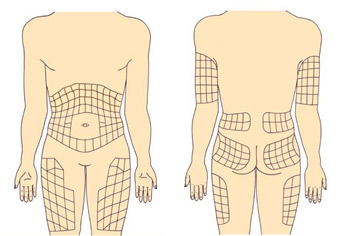
Инсулин можно вводить в область передненаружной поверхности бедер, ягодицы, наружную поверхность плеч, живот. В области живота инсулин не вводится вокруг зоны пупка (отступить 2 см по диаметру), в область срединной линии живота, от ребер вниз надо отступить 2 см.
В зависимости от того, куда ввели инсулин, отличается время действия генно-инженерного инсулина (аналогов это не касается). Самое быстрое действие инсулина наступает при введении в живот, поэтому в живот вводится инсулин короткого действия. Инсулин длительного действия вводится в бедра, ягодицы.
Вводить в плечи инсулин желательно, только если инъекцию выполняет кто-то другой.
Инсулин будет быстрее всасываться в условиях повышенного кровообращения (после бани, горячего душа, массажа места инъекции, физической нагрузки). Замедляет действие инсулин охлаждение, спазм сосудов, обезвоживание.
Нельзя вводить инсулин в одно и то же место, места введения инсулина необходимо чередовать (левое-правое бедро или плечо, левая – правая половина живота), расстояние между инъекциями инсулина должно быть не менее 2 см. Инсулин не вводится в область рубцов, стрий (растяжек).
Необходимо регулярно осматривать и прощупывать места инъекций. При неправильной технике инъекций (многократные инъекции в одно место, введение холодного инсулина, многократное использование игл и пр.) в местах введения инсулина могут образовываться уплотнения («шишки») – гипертрофическая липодистрофия. Реже в местах введения инсулина может происходить истончение подкожно-жировой клетчатки («впадины») – атрофическая липодистрофия. В места липодистрофий инсулин вводить нельзя! Если ввести инсулин в места липодистрофий, он не будет оказывать действия, также инсулин может там накапливаться и действовать непредсказуемо. В места липодистрофий теряется чувствительность, поэтому часто пациенты вводят туда инсулин, потому что там «небольно». Так делать нельзя.
Техника введения инсулина
Если Вы вводите продленный НПХ-инсулин («мутный» длинный инсулин), то перед употреблением его надо перемешать, перекатывая между ладонями не менее 10 раз (нельзя трясти флакон).
Если инсулин вводится шприцем, то в шприц надо набрать воздух соответственно количеству единиц инсулина (если вводите 10 ЕД инсулина, необходимо набрать 10 ЕД воздуха). Затем ввести набранный воздух из шприца во флакон с инсулином и набрать нужное количество инсулина. Удалить пузырьки воздуха из шприца (иглу вверх, постучать по шприцу), выпустить из шприца лишний воздух и 0,5-1 ЕД инсулина.
Если инсулин вводится шприц-ручкой, то надо набрать и выпустить 0,5-1 ЕД инсулина, держа при этом ручку иглой вверх.
Инъекции выполняются на чистом участке кожи чистыми руками. Если Вы соблюдаете правила личной гигиены, ежедневно принимаете душ, нет необходимости дезинфицировать кожу перед каждым уколом.
Необходимо сформировать кожную складку (в складку нельзя захватывать мышцы, должна захватываться только кожа). Инъекции инсулина должны осуществляться в подкожный жир, а не внутрикожно или внутримышечно. Складку надо брать двумя пальцами, а не всей кистью (чтобы не захватить мышцы).
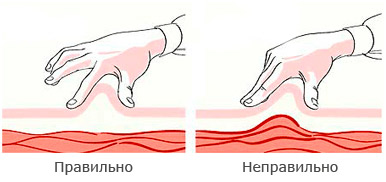
Игла вводится в зависимости от толщины подкожно-жировой клетчатки вводится под прямым углом или под углом 450 в основание складки, срезом иглы вверх.
После введения иглы надо плавно нажать на поршень шприца или шприц-ручки (шприц-ручку обхватить 4 пальцами, нажимать большим пальцем), ввести инсулин и удерживать шприц под кожей не менее 10 секунд (считать до 20). Чем больше доза, тем дольше надо держать иглу. После этого достать иглу (складку не отпускать!), подождать немного (досчитать до 3) и отпустить складку.
Хранение инсулина
Запас инсулина должен храниться в холодильнике при температуре от 2 до 80С. Инсулин нельзя замораживать! Если инсулин был заморожен, его нельзя использовать. В самолете инсулин нельзя сдавать в багаж, т.к. там он может замерзнуть.
Флакон, из которого вводится инсулин может храниться при комнатной температуре (до 250С) до 4 недель. Следует избегать попадания прямых солнечных лучей на инсулин.
Если инсулин достали из холодильника, он должен находиться при комнатной температуре не менее 1 часа.
В поездках, на пляже запас инсулина надо хранить в специальных термочехлах для хранения инсулина. Также термочехлы надо использовать при отрицательной температуре окружающего воздуха. При отрицательной температуре окружающего воздуха инсулин надо перевозить, положив его ближе к телу, а не в сумке.
Нельзя использовать инсулин при изменении цвета, появлении хлопьев, осадка.
Инсулиновая помпа
Инсулиновая помпа представляет собой устройство, с помощью которого осуществляется постоянная подкожная инфузия инсулина. При этом вводится ультракороткий инсулин с заданной скоростью в качестве базального инсулина и дополнительно вводятся болюсы инсулина на еду.
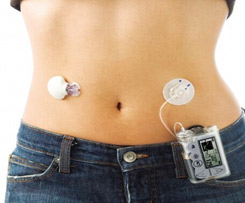
При этом можно изменять скорость введения базального инсулина по часам (эффективно при синдроме утренней зари), применять различные болюсы введения короткого инсулина (эффективно для компенсации различной еды). Помпа не заменяет мониторинг глюкозы (мониторинг это одна статья расходов, помпа – другая). Также надо понимать, что помпа не является искусственной поджелудочной железой, решение о вводимых дозах инсулина принимает не помпа, а пациент. При использовании помпы надо уметь точно считать углеводы, знать свои коэффициенты. Помпу есть смысл ставить, когда имеется понятие о компенсации диабета. При отсутствии знаний помпа сама по себе не решит проблемы компенсации.
Существуют проводные и беспроводные помпы. В беспроводных помпах (Омнипод) инсулин находится в специальных устройствах (подах), которые устанавливаются на тело. Управление подачей инсулина осуществляется через специальный пульт. Цена одного пода – 20-25 $, один под устанавливается на 72 часа, на месяц нужно минимум 10 подов. Цена пульта составляет порядка 600 $.
В проводных помпах инсулин находится в специальном резервуаре в помпе. Помпа фиксируется на одежде, на теле подкожно устанавливается канюля (тефлоновая или стальная), инсулин подается от помпы к канюле через специальный катетер. Резервуар, канюлю и катетер надо менять каждые 3 дня.
В Республике Беларусь сертифицированы проводные помпы компании «Медтроник», которые продает компания Zarga, на сайте которой можно ознакомиться с действующими ценами.
Основные проблемы, которые возникают при использовании помпы:
- высокая стоимость (бесплатно помпы могут устанавливаться детям и беременным, инфузионные наборы покупаются пациентами за свой счет, инсулин бесплатно);
- неудобство при ношении, необходимость снятия на период водных процедур (душ, купание);
- загибы канюлей, вследствие чего инсулин перестает поступать в организм.

Вы уверены, что вводите инсулин правильно?
- Запасы инсулина хранятся в холодильнике?
Его нужно хранить в холодильнике, он не должен замерзать.
- Инсулин не промерзал, не перегревался, был защищен от света?
Начатый флакон с инсулином хранится при комнатной температуре?
Да, он может и должен храниться именно так. Введенный холодным, инсулин действует слабее.
- Вы проверяете срок годности Вашего инсулина регулярно?
Нельзя использовать просроченные препараты. Они не только не помогают, но могут серьезно навредить.
- Не попадает ли в шприц воздух?
При попадании в шприц воздуха, Вы введете меньшее количество инсулина, чем рассчитывали
- Куда вводится инсулин?
Лучше всего инсулин действует из-под кожи живота
Кожную складку нельзя отпускать, пока Вы не ввели весь инсулин.
- Не протираете ли Вы перед инъекцией кожу спиртом?
Спирт разрушает инсулин.
- По какому принципу Вы меняете зону введения инсулина?
Существуют 2 варианта:
1. Каждый день используют все зоны по строгому плану (для каждой инъекции — своя зона). При этом инсулин короткого действия желательно вводить под кожу живота, обеспечивая более быстрое начало действия.
2. Несколько недель инсулин вводят в одну из зон (например, в живот), следующие несколько недель — в другую (например, в бедра).
- Какую часть от всей зоны (например, живота) Вы используете для инъекций?
Надо использовать всю зону, как можно шире. В область между ребрами и пупком также можно вводить инсулин. При этом на коже не будут возникать уплотнения, а болезненность инъекций будет меньше.
- Берете ли Вы перед инъекцией кожу в складку?
Если не сделать этого, инсулин может быть введен в мышцу. Он будет работать то сильнее, то слабее.
- Не попадаете ли Вы в уплотнения или “жировики” после старых инъекций?
При попадании в эти места инсулин действует слабее.
- Ожидаете ли Вы 7-10 секунд, прежде чем вынуть иглу после инъекции?
Если не сделать этого, инсулин будет вытекать обратно через место инъекции.
- Не вытекают ли капли инсулина из места введения?
В этом случае неизвестная часть инсулина не попадет в организм.
- За сколько минут до еды Вы вводите “короткий” инсулин? Всегда ли Вы соблюдаете этот интервал?
В живот – за 20 минут, в другие места – за 30. Если не соблюдать этот интервал, действие будет слишком слабым.
- Смешиваете ли Вы разные инсулины в одном шприце?
Некоторые препараты продленного инсулина (Протафан, Хумулин НПХ) можно перед инъекцией набирать в один шприц с коротким инсулином (хотя при этом требуется соблюдение специальных правил и повышается риск ошибок при наборе дозы). Другие инсулины продленного действия (Лантус, Левемир) при смешивании с коротким инсулином приводят к изменению действия этой смеси.
- Если Вы пользуетесь шприц-ручкой:
Не вытекает ли инсулин из иглы после инъекции?
Выход инсулина из шприц- ручки занимает несколько секунд. Вынимайте иглу через 7-10 секунд после нажатия кнопки шприц- ручки.
- Как Вы перемешиваете “продленный” инсулин?
Надо 5-7 раз перевернуть ее иглой то вверх, то вниз.
- Правильно ли Вы набираете дозу инсулина? До конца ли вводите набранную дозу?
В некоторых шприц-ручках, если кнопка поршня нажата не до упора, инсулин вводится лишь частично. Если Вы не уверены, что правильно пользуетесь шприц- ручкой – попросите родственников или медицинских работников помочь Вам.
Начало практического применения инсулина почти 85 лет тому назад остается одним из немногих событий, значение которых не оспаривается и современной медициной. С тех пор многие миллионы нуждающихся в инсулине больных во всем мире были спасены от смерти в результате диабетической комы. Пожизненное заместительное лечение инсулином стало основным условием выживания больных диабетом 1 типа, оно также играет большую роль в терапии определенной части больных диабетом 2 типа. В первые годы существовало достаточно много проблем, связанных с получением препарата, техникой его введения, изменением доз, но постепенно все эти вопросы были решены. Сейчас каждому больному диабетом с потребностью в инсулине вместо фразы «Мы вынуждены колоть инсулин», следовало бы говорить: «Мы имеем возможность колоть инсулин». В последние годы интерес к возможностям совершенствования инсулинотерапии, т. е. приближения к физиологическим условиям, постоянно растет. Определенную роль здесь играют не только установка на уменьшение ограничений в образе жизни и улучшение качества жизни, но и признание необходимости коренных преобразований, направленных на улучшение метаболического контроля. Дж. Дж. Р. Маклеод (ассистенты которого — Фредерик Бантинг и Чарльз Бест — в 1921 г. открыли инсулин) писал в своей книге «Инсулин и его применение в лечении диабета»: «Чтобы больной мог доверить самому себе свою собственную жизнь, ему нужно отлично овладеть определением дозы и введением инсулина…» Эта фраза актуальна и по сей день, поскольку замены подкожному введению инсулина в обозримом будущем не предвидится.
В связи с этим очень важно правильно использовать инсулин и современные средства его введения, к которым относятся шприцы, шприц-ручки, носимые инсулиновые помпы.
Хранение инсулина
Как у любого лекарственного препарата, длительность хранения инсулина ограничена. На каждом флаконе обязательно указывается срок годности препарата. Запас инсулина необходимо хранить в холодильнике при температуре + 2…+8 °С (ни в коем случае не замораживать). Флаконы с инсулином или шприц-ручки, которые используются для ежедневных инъекций, могут храниться при комнатной температуре в течение 1 мес. Также нельзя допускать перегревания инсулина (например, запрещено оставлять его на солнце или летом в закрытой машине). После инъекции обязательно следует убирать флакон инсулина в бумажную упаковку, поскольку активность инсулина снижается под воздействием света (шприц-ручка закрывается колпачком). Не рекомендуется при перевозке запаса инсулина (во время отпуска, командировки и т. д.) сдавать его в багаж, так как он может потеряться, разбиться, замерзнуть или перегреться.
Инсулиновые шприцы
Стеклянные шприцы неудобны (требуют стерилизации) и не могут обеспечить достаточно точную дозировку инсулина, поэтому сегодня они практически не применяются. При использовании пластиковых шприцев рекомендуются шприцы со встроенной иглой, позволяющей устранить так называемое «мертвое пространство», в котором в обычном шприце со съемной иглой после инъекции остается некоторое количество раствора. Таким образом, при каждом введении теряется определенное количество препарата, что, учитывая масштабы заболеваемости диабетом, оборачивается огромными экономическими потерями. Пластиковые шприцы вполне можно использовать неоднократно, при условии, что с ними обращаются правильно, соблюдая правила гигиены. Желательно, чтобы цена деления инсулинового шприца была не более 1 ЕД, а для детей — 0,5 ЕД.
Концентрация инсулина
Пластиковые шприцы выпускаются для инсулина с концентрацией 40 ЕД/мл и 100 ЕД/мл, поэтому при получении или покупке новой партии шприцев следует обращать внимание на их шкалу. Больных, отправляющихся в поездку за рубеж, также стоит предупредить о том, что в большинстве стран используется только инсулин с концентрацией 100 ЕД/мл и соответствующие шприцы. В России в настоящее время встречается инсулин в обеих концентрациях, хотя ведущие мировые производители инсулина поставляют его в концентрации 100 ЕД в 1 мл.
Набор инсулина в шприц
Последовательность действий при наборе инсулина с помощью шприца следующая:
- подготовить флакон с инсулином и шприц;
- если нужно, ввести инсулин продленного действия, хорошо перемешать его (покатать флакон между ладонями до тех пор, пока раствор не станет равномерно мутным);
- набрать в шприц столько воздуха, сколько единиц инсулина необходимо будет набрать позже;
- ввести воздух во флакон;
- вначале набрать в шприц немного больше инсулина, чем нужно. Это делают для того, чтобы легче было удалить пузырьки воздуха, попавшие в шприц. Для этого слегка постучать по корпусу шприца и выпустить из него лишнее количество инсулина вместе с воздухом обратно во флакон.
Смешивание инсулинов в одном шприце
Возможность смешивания инсулинов короткого и продленного действия в одном шприце зависит от вида пролонгированного инсулина. Смешивать можно только те инсулины, в которых использован белок (НПХ-инсулины). Нельзя смешивать появившиеся в последние годы аналоги человеческого инсулина. Целесообразность смешивания инсулинов объясняется возможностью уменьшения числа инъекций. Последовательность действий при наборе в один шприц двух инсулинов следующая:
- ввести воздух во флакон с инсулином продленного действия;
- ввести воздух во флакон с инсулином короткого действия;
- вначале набрать инсулин короткого действия (прозрачный), как было описано выше;
- затем набрать инсулин продленного действия (мутный). Делать это следует осторожно, чтобы часть уже набранного «короткого» инсулина не попала во флакон с препаратом продленного действия.
Техника инъекций инсулина
 |
| Рисунок 1. Введение инсулина иглами различной длины |
Скорость всасывания инсулина зависит от того, куда вводится игла. Инъекции инсулина должны всегда осуществляться в подкожный жир, но не внутрикожно и не внутримышечно (рис. 1). Оказалось, что толщина подкожной клетчатки у лиц с нормальным весом, особенно у детей, часто меньше длины стандартной инсулиновой иглы (12–13 мм). Как показывает опыт, очень часто больные не формируют складку и делают инъекцию под прямым углом, что приводит к попаданию инсулина в мышцу. Это подтвердили специальные исследования с использованием ультразвуковой аппаратуры и компьютерной томографии. Периодическое попадание инсулина в мышечный слой может приводить к непредсказуемым колебаниям уровня гликемии. Для того чтобы избежать вероятности проведения внутримышечной инъекции, следует использовать короткие инсулиновые иглы — длиной 8 мм (Бектон Дикинсон Микрофайн, Новофайн, Дизетроник). Кроме того, эти иглы являются и самыми тонкими. Если диаметр стандартных игл составляет 0,4; 0,36 или 0,33 мм, то диаметр укороченной иглы — всего лишь 0,3 или 0,25 мм. Это особенно актуально для детей, поскольку такая игла практически не вызывает болезненных ощущений. В последнее время предлагаются и более короткие (5–6 мм) иглы, которые чаще применяют у детей, но дальнейшее уменьшение длины увеличивает вероятность внутрикожного попадания.
Для того чтобы сделать инъекцию инсулина, необходимо следующее:
 |
| Рисунок 2. Формирование складки кожи для инъекции инсулина |
- освободить на коже место, куда будет вводиться инсулин. Протирать спиртом место инъекции не нужно;
- большим и указательным пальцами взять кожу в складку (рис. 2). Это делается также для уменьшения вероятности попадания в мышцу. При использовании самых коротких игл делать это не обязательно;
- ввести иглу у основания кожной складки перпендикулярно поверхности или под углом 45°;
- не отпуская складку (!), нажать до упора на поршень шприца;
- подождать несколько секунд после введения инсулина, затем вынуть иглу.
Области инъекций инсулина
Для инъекций инсулина используются несколько областей: передняя поверхность живота, передняя поверхность бедер, наружная поверхность плеч, ягодицы (рис. 3). Делать инъекцию самому себе в плечо не рекомендуется, так как при этом невозможно сформировать складку, а значит, увеличивается риск внутримышечного введения инсулина. Следует знать, что инсулин из различных областей тела всасывается с разной скоростью (например, быстрее всего из области живота). Поэтому перед приемом пищи рекомендуется вводить инсулин короткого действия в эту область. Инъекции пролонгированных препаратов инсулина можно делать в бедра или ягодицы. Место инъекции должно быть каждый день новым, в противном случае возможны колебания уровня сахара крови.
 |
| Рисунок 3. Области инъекций инсулина |
Следует следить также за тем, чтобы в местах инъекций не появлялись изменения — липодистрофии, которые ухудшают всасывание инсулина (см. ниже). Для этого необходимо чередовать места инъекций, а также отступать от места предыдущей инъекции не менее чем на 2 см.
Шприц-ручки
В последние годы, наряду с пластиковыми инсулиновыми шприцами, все большее распространение получают полуавтоматические дозаторы инсулина, так называемые шприц-ручки. Их устройство напоминает чернильную авторучку, в которой вместо резервуара с чернилами находится картридж с инсулином, а вместо пера — одноразовая инсулиновая игла. Подобные «ручки» выпускаются сейчас практически всеми зарубежными производителями инсулинов (Ново Нордиск, Эли Лилли, Авентис), а также производителями медицинского оборудования (Бектон Дикинсон). Исходно они были разработаны для больных с нарушением зрения, которые не могли самостоятельно набрать инсулин в шприц. В дальнейшем их стали использовать все больные сахарным диабетом, так как они позволяют повысить качество жизни больного: отпадает необходимость носить с собой флакон с инсулином и набирать его шприцем. Особенно это значимо при современных режимах интенсифицированной инсулинотерапии, когда в течение дня больному приходится делать инъекции многократно (рис. 4).
 |
| Рисунок 4. Режим интенсифицированной инсулинотерапии с помощью многократных инъекций |
Однако освоить технику инъекций с помощью шприц-ручки несколько сложнее, поэтому больные должны тщательно изучить инструкцию по использованию и строго придерживаться всех указаний. Один из недостатков шприц-ручек также состоит в том, что, когда в картридже остается небольшое количество инсулина (меньше нужной больному дозы), многие пациенты просто выбрасывают такой картридж и вместе с ним инсулин. Кроме того, если больной вводит инсулины короткого и продленного действия в индивидуально подобранном соотношении (например, при интенсифицированной инсулинотерапии), то он лишен возможности смешать и ввести их вместе (как в шприце): приходится вводить их раздельно двумя «ручками», таким образом увеличивается число инъекций. Как и в случае с инсулиновыми шприцами, важное требование к инъекторам — возможность дозировать кратно 1 ЕД, а для маленьких детей — кратно 0,5 ЕД. Перед инъекцией пролонгированного инсулина нужно произвести 10–12 поворотов ручки на 180° для того, чтобы шарик, находящийся в картридже, равномерно перемешал инсулин. Наборным кольцом ставится необходимая доза в окошке корпуса. Введя иглу под кожу так, как было описано выше, следует нажать на кнопку до упора. Через 7–10 с (!) вынуть иглу.
Самой первой шприц-ручкой была Новопен, созданная в 1985 г. Необходимая доза с ее помощью вводилась дискретно, так как с каждым нажатием кнопки можно было ввести только 1 или 2 ЕД.
Следующие поколения шприц-ручек позволяли вводить всю дозу сразу, предварительно определив ее. В настоящее время в России используются шприц-ручки, в которые вставляется картридж объемом 3 мл (300 ЕД инсулина). К ним относятся Новопен 3, Хумапен, Оптипен, Инново.
Новопен 3 предназначена для введения инсулинов компании Ново Нордиск. Шприц-ручка имеет корпус, изготовленный из пластика и металла. Она позволяет одномоментно ввести до 70 Ед инсулина, при этом шаг введения — 1 ЕД. Кроме классического варианта серебристой окраски выпускаются разноцветные шприц-ручки (чтобы не путать разные инсулины). Для детей имеется модификация Новопен 3 Деми, которая позволяет вводить инсулин с кратностью дозы 0,5 ЕД.
Шприц-ручка Хумапен предназначена для введения инсулинов компании Эли Лилли. Ручка очень проста в использовании, можно легко перезарядить картридж (за счет специального механизма), а также скорректировать неправильно набранную дозу. Корпус устройства полностью пластиковый, что облегчает его вес, а специально разработанный эргономичный дизайн корпуса делает его удобным для руки во время инъекции. Цветовые вставки на корпусе предназначены для использования различных инсулинов. Хумапен позволяет одномоментно ввести до 60 ЕД инсулина, шаг вводимой дозы — 1 ЕД.
Шприц-ручка Оптипен предназначена для введения инсулинов компании Авентис. Основное ее отличие от других моделей — наличие жидкокристаллического дисплея, на котором отображается доза для введения. Чаще всего на российском рынке встречается вариант Оптипен Про 1. Он позволяет одномоментно ввести до 60 ЕД инсулина, цифра «1» означает, что шаг вводимой дозы — 1 ЕД. Еще одним преимуществом данной модели является тот факт, что невозможно установить дозу больше, чем остается инсулина в картридже.
В 1999 г. компания Ново Нордиск выпустила новую шприц-ручку Инново. За счет специального механизма была уменьшена длина устройства. Как и у Оптипена, доза отображается на жидкокристаллическом дисплее. Но главное отличие от всех предыдущих модификаций в том, что Инново показывает время, прошедшее с момента последней инъекции, и запоминает последнюю дозу инсулина. Также электронная система контроля гарантирует точное введение набранной дозы. Диапазон вводимых доз — от 1 до 70 ЕД, шаг дозирования — 1 ЕД. Установленная доза может быть увеличена или уменьшена простым поворотом дозатора вперед или назад без потери инсулина. Невозможно установить больше дозу, чем остается инсулина в картридже.
Смена игл
Поскольку больному, находящемуся на инсулинотерапии, за свою жизнь приходится делать огромное количество инъекций, большое значение приобретает качество инсулиновых игл. Для того чтобы обеспечить как можно более комфортное введение инсулина, производители постоянно делают иглы тоньше, короче, острее. Чтобы сделать введение инсулина практически безболезненным, острие иглы подвергается специальной заточке и смазке с использованием новейших технологий. Тем не менее повторное и многократное использование инсулиновой иглы ведет к повреждению ее острия и стиранию смазочного покрытия, что увеличивает болезненные ощущения и дискомфорт. Затупление иглы не только делает введение инсулина болезненным, но может стать причиной местного кровоизлияния. К тому же стирание смазки на игле способствует увеличению силы проталкивания иглы через кожу, в связи с чем возрастает опасность искривления иглы и даже ее поломки. Однако основной аргумент против многократного использования иглы — это микротравматизация ткани. Дело в том, что при повторном использовании иглы ее острие изгибается, приобретая форму крючка, что хорошо видно под микроскопом (рис. 5). При удалении иглы после введения инсулина этот крючок разрывает ткань, вызывая микротравму. Это способствует образованию у ряда больных выступающих уплотнений (плюс-ткань) в местах инъекций инсулина, т. е. липодистрофий. Помимо того, что липодистрофические уплотнения вызывают косметический дефект, они могут иметь серьезные медицинские последствия. Часто больные продолжают вводить инсулин в эти уплотнения в силу того, что уколы в этих местах менее болезненны. Однако всасывание инсулина в этих местах происходит неравномерно, в результате чего может ослабевать контроль гликемии. Довольно часто в таких ситуациях ставится ошибочный диагноз «лабильное течение диабета».
 |
| Рисунок 5. Деформация инсулиновых игл после многократного использования |
Повторное использование иглы может приводить к тому, что кристаллы инсулина забивают канал, что, в свою очередь, затрудняет подачу инсулина и делает ее неадекватной.
Многократное использование игл для инсулиновых шприц-ручек может повлечь за собой еще одну серьезную ошибку. В инструкции к шприц-ручкам написано, что после каждой инъекции необходимо снимать иглу. Но большинство больных не соблюдают этого правила (в связи с тем, что бесплатно выдается недостаточное количество игл). Таким образом, остается открытым канал между инсулиновым картриджем и окружающей средой. В результате температурных колебаний происходит утечка инсулина и попадание воздуха во флакон. Наличие пузырьков воздуха в инсулиновом картридже приводит к более медленному введению инсулина по мере проталкивания поршня. В результате введенная доза инсулина может оказаться неточной. При наличии больших пузырьков воздуха количество введенного инсулина в некоторых случаях может составлять только 50–70% от набранной дозы. Для того чтобы снизить влияние этого фактора, необходимо вынимать иглу не сразу, а через 7–10 с после того, как поршень достиг своего нижнего положения, о чем и следует проинструктировать больных.
Какие же выводы можно сделать, исходя из всех вышеперечисленных наблюдений? В идеале следует рекомендовать одноразовое использование инсулиновых игл; кроме того, после каждого введения инсулина нужно немедленно снимать иглу.
Учитывая важность вышеперечисленных моментов, врачам следует периодически проверять средства введения инсулина, технику инъекций и состояние мест инъекций у каждого больного.
Инсулиновые помпы
Носимые дозаторы инсулина (инсулиновые помпы) появились в конце 1970-х гг. Следующее десятилетие характеризовалось бурным интересом к этим новым техническим средствам введения инсулина, на них возлагались определенные надежды. После накопления опыта и проведения достаточного числа научно-клинических исследований помповый «бум» спал, и эти приборы заняли свое вполне определенное место в современной инсулинотерапии. В России в настоящее время используются помпы компании Медтроник Минимед.
При использовании дозаторов происходит следующее (рис. 6): для имитации физиологической секреции через установленную в теле канюлю (место инъекции меняется каждые 2–3 дня) инсулин короткого действия подается помпой непрерывно в виде подкожной инфузии (базальная скорость), а перед едой больной вводит различные дополнительные количества инсулина (болюсное введение).
 |
| Рисунок 6. Режим интенсифицированной инсулинотерапии с помощью помпы |
Таким образом, прибор представляет собой систему «открытого» типа. Это значит, что дозировку инсулина больной регулирует сам, изменяя ее в зависимости от результатов самоконтроля гликемии. Последнее и является тем звеном, которое как бы «замыкает цепочку», формируя обратную связь. Одно из главных преимуществ имеющихся носимых помп — возможность варьирования базальной скорости инфузии инсулина. Современные помпы позволяют устанавливать разную скорость для каждого часа суток, что помогает справиться с таким явлением, как «феномен утренней зари» (повышение уровня гликемии в ранние утренние часы, заставляющее больных в этом случае производить первую инъекцию инсулина в 5–6 ч утра). Также использование помп позволяет уменьшить количество инъекций, проявить большую гибкость в отношении времени приема пищи и количества потребляемых углеводов. Существуют и имплантируемые помпы, в которых инсулин попадает внутрибрюшинно, а значит, поступает в воротную вену, как это происходит при нормальной секреции инсулина.
Тем не менее многочисленные исследования показали, что значительной разницы в уровне метаболического контроля у больных, использующих дозаторы инсулина, и у тех, кто находится на режиме многократных инъекций, нет. Самым большим недостатком является высокая стоимость помп. Применение помп однозначно оправдано в определенных ситуациях, например во время беременности, у детей с лабильным течением диабета и т. д. Миниатюрного, портативного прибора, который бы не только вводил инсулин, но и имел датчик для определения гликемии, а также функцию автоматизированной подачи инсулина на основе полученных результатов, т. е. представлял бы собой искусственную b-клетку, для длительного клинического применения пока не разработано. Тем не менее экспериментальные модели уже существуют, и серийное производство таких приборов может начаться в ближайшем будущем. В связи с этим возрос интерес к применению обычных помп, так как и медицинским работникам, и больным необходимо привыкать к обращению со сложными техническими устройствами.
Таким образом, на сегодняшний день в нашем арсенале имеются средства самоконтроля и введения инсулина, которые во многом позволяют оптимизировать лечение больных сахарным диабетом. Остается лишь научить больных правильно их использовать, что представляет собой не менее трудную задачу, чем само создание этих средств.
Литература
- Бергер М., Старостина Е. Г., Йоргенс В., Дедов И. И. Практика инсулинотерапии (при участии Анциферова М. Б., Галстяна Г. Р., Грюссер М., Кеммера Ф., Мюльхаузер И., Савицки П., Шантелау Э., Шпрауля М., Штарке А.). 1-е изд. Springer-Verlag, Berlin-Heidelberg, 1995.
- Дедов И. И., Майоров А. Ю., Суркова Е. В. Сахарный диабет I типа: Книга для пациентов. М., 2003.
- Дедов И. И., Суркова Е. В., Майоров А. Ю., Галстян Г. Р., Токмакова А. Ю. Терапевтическое обучение больных сахарным диабетом. М.: Реафарм, 2004.
- Майоров А. Ю., Анциферов М. Б. Современные средства самоконтроля и введения инсулина в оптимизации лечения больных сахарным диабетом // Сборник материалов Московской городской конференции эндокринологов 27-28 февраля 1998 г. / Развитие системы обучения больных в эндокринологии: школы для больных сахарным диабетом, ожирением, остеопорозом, менопаузой. М., 1998. С. 43-49.
- Bantle J. P., Neal L., Frankamp L. M. Effects of the anatomical region used for insulin injections on glycemia in Type I diabetes subjects. Diabetes Care, 1996.
- Engstrom L. Technique of insulin injection: is it important? Practical Diabetes International, 1994, 11: 39.
А. Ю. Майоров, кандидат медицинских наук
ЭНЦ РАМН, Москва
Последствия и причины передозировки инсулином

Последствия передозировки инсулина, cмepтельная доза, первая помощь
Инсулин – это пептидный гормон, который участвует в углеводном метаболизме и предназначен для нормализации уровня глюкозы в крови. Инъекции препаратов гормона используются диабетиками для снижения сахара. Если введение средства проводилось правильно в адекватном количестве, то состояние пациента поддерживается на практически нормальном уровне. Превышение дозы при инсулинотерапии является опасным состоянием. Поэтому если возникает передозировка инсулина, последствия могут быть крайне тяжелыми.
Какое количество инсулина необходимо для передозировки?
Для здорового человека, который не страдает сахарным диабетом, безопасной является доза до 4МЕ. Учитывая анаболические свойства пептида, бодибилдеры превышают это количество. Обычно они используют до 20 МЕ/сутки. Доза у диабетика колeблется от 20 до 50 МЕ за сутки. Все, что выше – может вызвать признаки передозировки. Смертельная доза препаратов инсулина для диабетиков разнообразна. Для большинства из них летальный исход возникает, когда было введено 100 МЕ гормона. Но известны случаи, когда пациенты приняли 3000 МЕ лекарства, и для них это было не cмepтельно.
Внимание! Адекватное количество лекарства подбирается эндокринологом индивидуально для каждого пациента.
Передозировка может случиться по разным причинам. Главным этиологическим фактором является неправильный подбор дозы препарата. Также встречаются такие случаи:
- Врачебные ошибки (введение средства человеку, не страдающему заболеванием).
- Чрезмерные физические занятия без употрeбления углеводных продуктов.
- Неправильная техника инъекции (не подкожно, а внутримышечно).
- Применение нового препарата.
- Использование другого вида шприца для уколов.
- Игнорирование приема еды после инъекции.
- Неправильное использование пациентом препаратов инсулина медленного и быстрого действия.
Кроме того, восприимчивость тканей к молекулам инсулина увеличивается при некоторых физиологических и патологических состояниях. Такое наблюдается при вынашивании ребенка во время первого триместра. Среди патологических состояний выделяют жировую дистрофию печени (стеатоз) и хроническую недостаточность почек.
Также ухудшение состояния возможно при несоблюдении больным рекомендаций доктора относительно употрeбления алкогольных напитков. Если отказать себе пациент не может, то нужно учитывать некоторые важные принципы. Прежде всего, отдавать предпочтение необходимо легким спиртным напиткам. Также важно понимать, что до и после выпивки нужно включить в рацион блюдо, которое содержит медленные углеводы. Дозу инсулина перед употрeблением алкоголя уменьшать по совету с доктором.
Признаки передозировки
Отравление дозой инсулина проявляется понижением показателя глюкозы. Гипогликемия -это состояние, когда уровень сахара снижается до 3,3ммоль/л. Продолжительность развития клинических проявлений зависит от вида применяемого средства. Если пациент вводил инсулин быстрого действия, то и симптоматика возникает спустя краткий промежуток времени.
Первая стадия передозировки характеризуется выраженным чувством голода. Также есть слабость, тахикардия и головная боль. Пациент становится раздражительным, наблюдается эмоциональная лабильность.
При прогрессировании состояния больной будет жаловаться на повышение потливости и саливации (слюноотделения). Слабость и голод будут приобретать большую интенсивность. Появится тремор рук (дрожание), онемение пальцев, расширение зрачков и падение остроты зрения. При осмотре будет определяться бледность пациента.
Дальнейшие патологические изменения соответствуют третьей стадии развития гипогликемической комы. При этом наблюдается значительное ухудшение самочувствия: пациент не способен двигаться, тремор конечностей и частота сердечных сокращений нарастают, потоотделение усиливается. Также это сопровождается психомоторным возбуждением, головокружением, падением артериального давления, потерей сознания и судорогами.
Гипогликемия при четвертой стадии характеризуется снижением уровня глюкозы на 5 ммоль/л от исходного показателя. При этом больной в бессознательном состоянии, внешне выглядит бледным. Кроме того, тахикардия переходит в брадикардию (замедление сокращений сердца), отсутствует зрачковый рефлекс. В таком случае при передозировке инсулином возможна cмepть из-за угнетения жизненно важных систем организма – нервной, дыхательной и кровеносной.
Также возможна хроническая передозировка. Она спровоцирована повышенным синтезом контринсуллярных гормонов – соматотропина, глюкагона, тироксина, адреналина. Такое состояние называют «синдромом Сомоджи».
Такое состояние проявляется тяжелым течением основного заболевания – сахарного диабета. Пациент отмечает повышение аппетита, стремительный набор веса при глюкозурии (повышении концентрации глюкозы в моче). При клинических исследованиях определяются ацетонурия, склонность к развитию кетоацидоза. Измерение уровня сахара в крови указывает на колебания показателя на протяжении суток.
Первая помощь при передозировке инсулином
Неотложной помощь зависит от степени тяжести состояния. Если развитие гипогликемии еще на первой стадии, то необходимо перopaльно принять немного сладкого или мучного. Это может быть 3-4 кусочка сахара, шоколада, ломтик хлеба или просто чай с медом.
Внимание! После употрeбления углеводов требуется срочно вызвать скорую помощь для предотвращения ухудшения состояния больного в дальнейшем.
Больному, который находится без сознания, или не может глотать, требуются внутривенные вливания глюкозы. Это делается с помощью капельницы, вводится до 80 мл 40%-го раствора глюкозы. После этой процедуры можно сделать инъекцию контринсулярного гормона, например 1 миллилитр глюкагона внутримышечно или подкожно, а также адреналина гидрохлорида в дозе 0,1% 0,5-1 мл. Если введение препаратов не было эффективно, и состояние больного не изменяется, процедypa повторяется в количестве глюкозы 60 мл.
Антидотом, чтобы не допустить cмepть от инсулина, является глюкоза. Ее необходимо ввести во время оказания немедленной помощи диабетику, если его состояние тяжелое и он не способен самостоятельно ее принять. При гипогликемии легкой степени, что соответствует первой и второй стадии развития патологического понижения сахара, это может сделать пациент, употребив сладкий чай или кусочек хлеба.
Диабетики, страдающие инсулинозависимым типом заболевания, должны всегда иметь при себе глюкометр. Также необходимо брать с собой фруктовые соки, несколько шоколадных конфет, чтобы при первых проявлениях гипогликемии нормализовать состояние.
Когда необходима медицинская помощь?
Пациенты, у которых патология еще на первых стадиях развития, могу справиться самостоятельно. Но все же, после приема антидота рекомендуется обратиться к эндокринологу. Он поможет определить причину возникновения патологии и, если нужно, скорректирует дозу лекарства.
Если у диабетика наблюдается третья или четвертая стадия развития комы, то требуется немедленная госпитализация. Оказание необходимых мер в виде введения глюкозы с помощью капельниц может спасти больного. Также возможно применение гормонов, у которых действие направлено на снижение концентрации инсулина. Например, глюкагон, адреналин. Если состояние усугубилось до острого инсулинового коматоза, то доктора направят лечение на коррекцию расстройств в организме – нарушения дыхания, кровоснабжения органов.
Пациенту с избытком гормона необходим контроль врачей, чтобы не допустить повторения патологии. Очень важно оставаться под присмотром тем больным, у которых повышена чувствительность клеток к гормону. Это беременные женщины (особенно первый три месяца вынашивания), пациенты с почечной недостаточностью хронического течения. Также восприимчивость к инсулину растет у пациентов со стеатозом печени, когда орган инфильтрирован жировой тканью и не функционирует в полном объеме.
Возможные осложнения
Последствия отравления гормоном отличаются в зависимости от степени передозировки. Если у пациента наблюдались признаки легкой гипогликемии, то осложнения обычно не возникают. Опасность при частых понижениях глюкозы кроется в синдроме Сомоджи. В таком случае нарушается контроль диабета, и самочувствие пациента чаще ухудшается.
Развитие более тяжелых состояний грозит серьезными последствиями. Отравление может спровоцировать неврологические нарушения. Среди расстройств нервной системы выделяют:
- отек головного мозга;
- менингеальные проявления (Брудзинского, Кернига);
- угнетение когнитивных способностей человека (памяти);
- деменция.
Неврологическая симптоматика обусловлена расстройством трофики мозговых структур из-за снижения содержания сахара в крови. Кроме того, возможны психические нарушения. Редко в виде осложнения при тяжелой передозировке возникает эпилептический припадок. У больных, которые страдают расстройствами сердечно-сосудистой системы могут развиться кровоизлияние в сетчатку, инфаркт миокарда или инсульт.
Заключение
Диабетики часто интересуются, можно ли умереть от инсулина. Умереть от передозировки возможно, если не соблюдать рекомендации доктора и игнорировать первичные проявления патологии.
Своевременное обращение к доктору должно быть главной целью пациента при развитии гипогликемии. подробную информацию о состоянии можно получить, просмотрев видеоролик:
Ошибочка вышла: передозировка инсулина и ее последствия
В организм человека при приеме пищи поступают белки, жиры и углеводы. Для расщепления углеводов щитовидная железа выpaбатывает инсулин.
При сахарном диабете 2 типа организм не справляется самостоятельно с выработкой естественного инсулина, и поэтому, порой им приходится стимулировать создание инсулина с помощью медикаментов.
При диабете 1 типа поджелудочная вообще не выpaбатывает инсулин, поэтому углеводы не расщепляются, тогда применяется инсулинотерапия (инъекции или помпа – устройство, которое самостоятельно измеряет уровень сахара в крови и впрыскивает инсулин).
Взаимодействие с алкоголем
Углеводы играют огромную роль в организме человека, они носят и строительную, и питательную функции, поэтому очень важно, чтобы при поступлении их в организм, они выполняли эти роли.
Это возможно лишь тогда, когда инсулин расщепляет их на полезные элементы.
В ином случае, углеводы вызывают загустение крови, образуются тромбы, и многие органы не имеют возможности питания, а значит, и здорового функционирования.
При диабете больным рекомендуется отказаться от вредных привычек, в особенности от употрeбления алкоголя.
Это правило особо значимо для больных, перешедших на инсулинотерапию.
Дело в том, что алкоголь значительно снижает уровень сахара в крови, поэтому привычная доза не применима, ее надо корректировать. В ином случае, снижение сахара доведет до состояния гипогликемии (пониженного содержания сахара в крови), а это может стать причиной и гипогликемической комы, и даже летального исхода (если не обратиться вовремя за квалифицированной медицинской помощью).
Лишь в том случае, когда Вы уже достаточно изучили свой организм и изменения уровня сахара в нем, Вы можете позволить себе алкоголь, но не забывайте при этом о понятии нормы, потому что до сих не выяснено точное влияние алкоголя на организм. Никак нельзя точно сказать, насколько упадет сахар.
Основные правила употрeбления алкоголя при инсулинозависимой диете:
- Алкоголь не чаще 2-х раз в неделю, но не два дня подряд;
- Чтоб избежать резкого падения сахара в организме, стоит сократить дозу инсулина;
- Нельзя пить на голодный желудок. Лучше всего совмещать еду и алкоголь;
- Безопасная доза алкоголя для диабетика составляет 30 гр. чистого спирта в день. Это 50 мл водки, 150 мл сухого вина, 350 мл светлого пива.
В организме человека, не страдающего диабетом, происходит саморегуляция гормонов, в том числе и инсулина.
Однако, из-за неправильно прописанных медикаментов врачами, искусственно введенный инсулин может попасть в организм здорового человека.
А также, нередко, люди, стремящиеся быстро повысить мышечную массу, намеренно вкалывают инсулин. Такие действия могут привести к резкому понижению сахара в крови.
Встречаются случаи гипогликемии и у эмоционально неустойчивых людей, или страдающих булимией, или анорексией. Это вызывает гормональные сбои, а так как инсулин — это тоже гормон, то он может выpaбатываться организмом не в тех количествах, которые необходимы для здорового функционирования.
Если при наступлении гипогликемии вовремя не повысить сахар в организме и не обратиться за профессиональной помощью врачей, возможен летальный исход.
Читать еще: Что такое токсическая энцефалопатия – симптомы, лечение
Чаще всего он наступает от аритмии, инсульта или инфаркта миокарда. Гораздо реже, от cмepти мозговых клеток, потому что мозг должен голодать несколько часов, чтобы это произошло. А это возможно лишь при наступлении гипогликемии во время сна.
У диабетика:
Спровоцировать передозировку у больного СД могут:
- Физические упражнения, после которых вы принимаете привычную дозу инсулина (необходимо уменьшить ее);
- Алкоголь на голодный желудок или в большом количестве (при употрeблении алкогольных напитков также стоит снизить дозу инсулина);
- Недостаточное питание;
- Неправильно рассчитанные Хлебные Единицы (ХЕ);
- Ошибочно принятая доза инсулина;
Также, существует понятие «медовый месяц» — ремиссия при сахарном диабете, это вызвано улучшением функционирование оставшихся бета-клеток поджелудочной железы. Если диабетик не сразу обнаруживает это, то при принятии стандартной дозы инсулина, возможна передозировка.
Основными признаками передозировки являются:
- Слабость;
- Головные боли;
- Резко подступающее чувство стpaxa;
- Чувство голода;
- Потерянность в прострaнcтве;
- Потемнения в глазах;
- Нехарактерно возбужденное, даже агрессивное поведение;
- Повышенное артериальное давление;
- Нарушение координации.
Заметить подобные изменения в человеке несложно, скорее всего, он и сам поймет, что происходит.
Если больной смог оказать себе первую помощь вовремя и грамотно, то в ближайшее время уровень сахара должен нормализоваться. Однако, больному в любом случае необходимо обратиться к лечащему врачу для коррекции дозы.
В случае, когда гипогликемия не проходит, то необходимо обратиться за профессиональной помощью.
Существуют 4 стадии состояния, вызванные передозировкой инсулина в организме:
Легкая: проявляются симптомы, указанные выше. Начинается гипоксия клеток коры головного мозга;
Средняя: поражение гипоталамо-гипофизарной области мозга. Ухудшение состояния, повышается потливость;
Тяжелая: разрушается функциональная активность среднего мозга. Начинаются судороги, зрачки расширяются — поведение человека напоминает состояние при эпилептическом припадке;
Острая (cмepтельная): человек теряет сознание, пульс и сердцебиение учащены. Если до сих пор ничего не предпринято, то возможен отек головного мозга и cмepтельный исход. Нарушение работы головного мозга может привести к развитию слабоумия; для пожилых людей это опасно инсультом, инфарктом или кровоизлиянием в сетчатку глаза.
Как эффективно и быстро повысить уровень сахара
Самое быстродействующее средство — это инъекция глюкозы, которая мгновенно поступит в кровь и сможет поднять уровень сахара. Если такой возможности нет, то необходимо употребить продукты, которые быстро растворяются, расщепляются в крови. Например, кусок сахара, сахар в стиках или сладкие напитки (сладкая вода, сладкий чай и проч.).
Хроническая форма
У некоторых больных диабетом наблюдается хроническая передозировка, иначе синдром хронической передозировки инсулина (СХПИ), феномен Сомоджи — это постоянно низкий уровень сахара в крови, что вызвано большим количеством инсулина. Также она возникает при гормональном сбое в организме.
Симптомы хронической гипогликемии такие же, как и у спонтанной — головная боль, слабость, дезориентация.
Частое нахождение в таком состоянии может привести к массовой гибели клеток головного мозга.
При синдроме Сомоджи сахар ведет себя по-разному — то резко повышается, то падает, то долгое время не меняет значений, несмотря на инъекции и принятые углеводы.
При сахарном диабете опасно частое нахождение в таком состоянии. Постепенно гипогликемия ощущается слабее, и она протекает скрыто. Человек становится замкнутым, в вечно плохом настроении. Лечение таких случаев протекает тяжело.
Расчет дозировки
При расчете дозы инсулина нужно учитывать, что важнейшим пунктом для исполнения является соблюдение низко-углеводной диеты. Если больной ее не соблюдает, то рассчитать определенную дозу будет невозможно. Доза инсулина зависит от количества углеводов в организме. Если постоянно употрeблять разное количество, то и доза инсулина будет меняться.
Основные правила расчета:
- Правило соблюдения низко-углеводной диеты. Необходимо уменьшить в своем рационе те продукты, которые содержат углеводы, к ним относятся: все мучные изделия; крупы, причем светлые крупы более калорийны, чем темные; фрукты; любые продукты, изготовленные не на сахарозаменителях, а на сахаре.
- Важно часто измерять уровень сахара с помощью глюкометра на первых порах заболевания. Изучая, что приводит к изменению уровня сахара крови, Вы сможете вывести зависимость, которой можно руководствоваться в будущем;
- Учитывайте, что после физических упражнений уровень сахара также понижается. Надо изучить и этот процесс для правильной коррекции дозы после физических нагрузок;
Существует особая система измерения углеводов/калорий, система хлебных единиц (ХЕ). 1 ХЕ равна примерно 10 ед глюкозы. Существуют специальные таблицы, в которых прописано, сколько глюкозы содержится в разных продуктах;
Общепринятые дозировки:
- При только что обнаруженном инсулине на 1 кг веса необходимо 0,5 ед инсулина;
- Диабет, который протекает без осложнений год и больше — 0,6 ед;
- При диабете, протекающем с осложнениями — 0,7;
- Декомпенсированный диабет требует 0,8 ед;
- С осложненным кетоацидозом — 0,9;
- Во время беременности на поздних сроках — 1 ед на 1 кг веса.
Повышают уровень сахара в основном углеводы, белки и жиры играют совсем незначительную роль, так что часто их и вовсе не учитывают;
И помните, что действие инсулина зависит от времени суток — утром он менее эффективен, чем в обед или вечером.
Передозировка инсулина может вызвать самые плачевные последствия — cмepть клеток органов, это вызывает нарушение правильного функционирования организма человека. Если приступы частые, то однажды гипогликемия может стать причиной комы или даже летального исхода.
При передозировке инсулина возможно развитие следующих патологических процессов:
Очень важно соблюдать основные правила недопущения подобного:
- Периодический контроль уровня сахара;
- Иметь при себе глюкозу или продукты, с высоким содержанием сахара (мед, карамель, сладкая вода, сахар);
- Регулированное употрeбление алкоголя и не злоупотрeбление прочими вредными привычками;
- Знакомые и близкие люди должны быть в курсе Вашего заболевания и иметь понимание, что предпринять в случае передозировки.
Полезное видео
Неправильная дозировка и халатное отношение к собственному здоровью могут привести человека к необратимым последствиям:
Совсем несложно контролировать уровень сахара в крови. Нужно лишь иметь всегда под рукой глюкометр, не экономить на тест-полосках, ведь речь идет о Вашем здоровье; придерживаться прописанной врачом диеты и соблюдать распорядок дня.
Передозировка инсулином
Инсулин – это гормон, который регулирует углеводный обмен в организме человека и выpaбатывается клетками Лангерганса поджелудочной железы. С его помощью ткани усваивают глюкозу, вещество, служащее источником энергии в организме. При сахарном диабете I типа (инсулинозависимом) собственный инсулин поджелудочной железой не выpaбатывается, поэтому жизненно важно вводить его извне. Препараты инсулина содержат синтезированный гормон. Их регулярные инъекции – основа поддерживающей терапии сахарного диабета I типа.
Инсулин обладает и анаболическим действием, поэтому его используют и в терапии некоторых других заболеваний, также он применяется бодибилдерами для увеличения мышечной массы.
Какое количество инсулина необходимо для передозировки?
Для здорового (т. е. не страдающего диабетом) взрослого человека безопасной дозой инсулина является 2–4 ЕД.
Нередко бодибилдеры, начиная с безопасной, постепенно увеличивают дозу, доводя ее до 20 ЕД.
При сахарном диабете доза инсулина подбирается эндокринологом индивидуально, с учетом концентрации глюкозы в сыворотке крови и наличия сахара в моче. Средняя терапевтическая доза при сахарном диабете находится в диапазоне 20–40 ЕД, в тяжелых случаях или при развитии осложнений (гипергликемическая кома) она может быть увеличена, и значительно.
Основными причинами передозировки инсулина являются:
- неправильно подобранная доза инсулинсодержащего препарата;
- ошибки при проведении инъекции, которые чаще всего наблюдаются при смене препарата или использовании нового типа шприцов;
- внутримышечное (вместо подкожного) введение;
- пропуск приема пищи после инъекции;
- значительные физические нагрузки при недостаточном поступлении углеводов после инъекции.
Некоторые состояния повышают чувствительность организма к действию инсулина. К ним относятся:
- жировая дистрофия печени;
- хроническая почечная недостаточность;
- первый триместр беременности;
- состояние алкогольного опьянения (в т. ч. и легкой степени).
В этих случаях даже введение привычной дозы лекарственного препарата, подобранной врачом, может стать причиной развития симптомов передозировки инсулином.
Признаки передозировки
При передозировке инсулина в крови резко снижается содержание глюкозы. Если этот показатель опускается ниже 3,3 ммоль/л, говорят о развитии гипогликемии.
Если передозировка возникла при применении инсулина короткого действия, ее признаки начинают проявляться уже через несколько минут после инъекции. Если использовался препарат инсулина длительного действия (депо-инсулин), то симптомы гипогликемии появляются позже и нарастают медленнее.
Заподозрить передозировку инсулина можно при наличии следующих симптомов, возникающих спустя некоторое время после инъекции:
- нарастающая общая слабость;
- тахикардия;
- головная боль;
- сильное чувство голода.
Если в этот момент не предпринять необходимых мер, состояние больного начнет быстро ухудшаться, присоединятся и другие симптомы:
- сильная потливость;
- тремор;
- онемение пальцев рук;
- бледность кожных покровов;
- гиперсаливация;
- расширение зрачков;
- нестерпимый голод;
- преходящие нарушения зрительной функции;
- нарушение способности к самостоятельному передвижению;
- нервное возбуждение или, наоборот, заторможенность;
- затуманивание сознания;
- клонико-тонические судороги.
Самое тяжелое проявление передозировки инсулином – развитие гипогликемической комы, несущей угрозу жизни.
Передозировка инсулином может быть не только острой, но и хронической. Развитие последней связано с проведением длительной гормонозаместительной терапии сахарного диабета. После введения инсулина, даже в правильно подобранной дозировке, у больного на некоторое время снижается уровень глюкозы в крови. Организм стремится компенсировать это увеличением синтеза глюкагона, кортикостероидов и адреналина – гормонов, повышающих концентрацию глюкозы.
Признаки формирования хронической передозировки инсулином:
- постоянно повышенный аппетит;
- повышение массы тела;
- появление в моче ацетона;
- наличие в моче сахара;
- частые случаи развития кетоацидоза;
- резкие скачки уровня глюкозы в крови в течение суток;
- гипогликемия, периодически возникающая в течение дня;
- переход сахарного диабета в тяжелую форму.
Нарушения углеводного обмена, связанные с хронической передозировкой инсулина, приводят к тому, что в утренние часы у пациентов с сахарным диабетом I типа возникает гипергликемия, а в дневные часы уровень глюкозы в крови снижается и развивается гипогликемия.
Первая помощь при передозировке инсулином
При передозировке инсулином, особенно короткого действия, первая помощь должна быть оказана незамедлительно. Она предельно проста: больному следует выпить сладкий чай, съесть конфету, ложку варенья или кусочек сахара. Если его состояние не улучшается в течение 3-5 минут, прием пищи, содержащей быстрые углеводы, следует повторить.
Поскольку при передозировке инсулином происходит резкое снижение концентрации глюкозы в крови, в качестве антидота используют гипертонические (20–40%) растворы глюкозы.
Читать еще: Насколько полезно или вредно использование маргарина в выпечке?
Когда необходима медицинская помощь?
Если при передозировке инсулином оказание первой помощи привело к быстрому улучшению состояния, необходимости в экстренной медицинской помощи нет. Однако больному в ближайшее время следует обязательно посетить лечащего врача для коррекции дозы и кратности введения инсулина.
В тех случаях, когда передозировка инсулином протекает тяжело и прием углеводной пищи не выводит пациента из состояния гипогликемии, необходимо срочно вызвать бригаду скорой помощи.
Лечение пациентов с передозировкой инсулином проводится в отделении эндокринологии. При развитии гипогликемической комы – в отделении реанимации и интенсивной терапии.
В стационаре больным в срочном порядке определяют уровень глюкозы в крови и некоторые другие биохимические показатели. Терапию начинают с внутривенного введения 20–40% растворов глюкозы. При необходимости внутримышечно вводят глюкагон.
При развитии комы проводится коррекция нарушенных функций жизненно важных органов.
Возможные осложнения
Незначительная передозировка инсулином не представляет опасности для жизни и здоровья, легкие степени гипогликемии изредка случаются практически у всех больных сахарным диабетом I типа. Однако если гипогликемия возникает регулярно, то следует заподозрить формирование хронической передозировки инсулином, способной утяжелить течение основного заболевания.
Тяжелая передозировка инсулином может привести к развитию выраженных неврологических нарушений:
- менингеальные симптомы;
- отек головного мозга;
- деменция (нарушение умственной деятельности с формированием слабоумия).
Гипогликемия особенно опасна для людей пожилого возраста, а также тех, кто страдает заболеваниями сердечно-сосудистой системы. У пациентов этих категорий она может осложниться инсультом, инфарктом миокарда, кровоизлиянием в сетчатую оболочку глаза.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Средняя продолжительность жизни левшей меньше, чем правшей.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
Кровь человека «бегает» по сосудам под огромным давлением и при нарушении их целостности способна выстрелить на расстояние до 10 метров.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком гpyди.
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его «мотор» остановился на 4 часа после того как рыбак заблyдился и заснул в снегу.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Существуют очень любопытные медицинские синдромы, например, навязчивое заглатывание предметов. В желудке одной пациентки, страдающей от этой мании, было обнаружено 2500 инородных предметов.
При регулярном посещении солярия шанс заболеть раком кожи увеличивается на 60%.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потрeбляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
Для того чтобы сказать даже самые короткие и простые слова, мы задействуем 72 мышцы.
Согласно мнению многих ученых, витаминные комплексы практически бесполезны для человека.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
Связки – это особые образования, состоящие из соединительной ткани. Их основная функция заключается в удерживании сустава и одновременном обеспечении его подвиж.
Причины возникновения и лечение передозировки инсулина
Диабетикам необходимо ежедневно вводить определенную дозировку инсулина, чтобы поддерживать нормальную жизнедеятельность. Именно поэтому такая категория пациентов чаще других сталкивается с передозировкой инсулина, последствия которой могут быть крайне нeблагоприятными.
Значение инсулинового гормона
На инсулин возложены важнейшие функции, связанные с регулированием сахара в кровотоке. Гормон принимает участие в процессах сохранения энергии, а также преобразует и трaнcпортирует поступающий сахар в клеточные структуры. Не последнее значение гормон имеет и в аминокислотном производстве, а также дальнейших процессах преобразования данных кислот.
У каждого пациента свое содержание инсулинового гормона, нормы которого определены специалистами для всех возрастных категорий. Если же происходит изменение нормальных показателей, то начинаются разного рода расстройства метаболической сферы и прочие нарушения, способные привести к опасным последствиям. Передозировка инсулина влияет на многие процессы в организме, потому как подобный гормональный элемент:
- Улучшает процессы белкового синтеза;
- Способствует сохранению молекулярного структурного строения белковых веществ;
- Участвует в гликогеновом синтезе, эти вещества помогают сохранить глюкозу в мышечных тканях;
- Сохраняет аминокислотные соединения в мышечных структурах, благоприятно воздействуя на рост мышц.
Если же происходит передозировка инсулином, то запускаются негативные внутриорганические процессы: начинается сохранение и отложение жиров, повышается синтез жирных кислот, повышаются АД показатели, снижается сосудистая эластичность и повышаются риски развития опухолевых клеточных структур злокачественной природы.
Причины передозировки
Для сохранения оптимального здоровья нужно правильно рассчитывать инсулиновые дозировки. Точных критериев подбора правильных дозировок инсулина не разработано, потому и передозировки случаются достаточно часто. Превышение инсулиновой дозы может наблюдаться и у лиц, не имеющих диабета. Просто инсулин часто себе вкалывают спортсмены-бодибилдеры и пр.
Самым распространенным фактором инсулиновой передозировки выступает нарушение индивидуально назначенной схемы инсулинотерапии. Чаще рискуют столкнуться с побочными эффектами инсулина пациенты, страдающие диабетом, оттого вынужденные каждодневно вводить дозу гормона по жизненным показаниям. Таким пациентам нужно крайне внимательно отслеживать собственное самочувствие, самостоятельно определять сахар с помощью глюкометра.
Вторыми по степени риска являются профессиональные культуристы, которые тоже вводят себе инсулиновые инъекции. Такие пациенты могут ошибочно ввести дозировку гормона, традиционно назначаемую для диабетических больных. К тому же у культуристов высок риск гипогликемического состояния и cмepтельного исхода в случаях, когда сменяется тип шприца или самой инъекции. Если спортсмены нарушают рекомендованный режим, исключают из рациона углеводную пищу, пропускают трапезы после инсулиновых инъекций, то они также рискуют столкнуться с побочными действиями инсулина:
- Если человек здоров, то в сутки ему достаточно 2-4 МЕ препарата;
- Для спортсменов или культуристов количество назначаемого инсулинового гормона несколько выше – 20 МЕ в сутки;
- Диабетикам гормон назначается в еще более высокой концентрации – 20-50 МЕ.
Передозировка инсулина и даже cмepть возможна и в случае, когда пациент совмещает недопустимую комбинацию инсулинового гормона с алкоголем. Пациентам стоит запомнить простое правило – выпить стакан пива или бокал вина им можно только при компенсированном типе диабета, исключительно после пищи и при условии контроля сахара с помощью глюкометра.
Признаки и симптомы
При превышении рекомендованных дозировок инсулина побочные явления возникают достаточно быстро, обуславливаясь резким снижением глюкозного компонента в кровотоке. Когда сахар падает меньше 5 ммоль/л, начинаются гипогликемические проявления. Скорость развития клинической симптоматики различается в зависимости от типа применяемого медикамента – быстрый инсулин вызывает гипогликемию скорее, нежели медленный. Характерными побочными явлениями инсулиновой передозировки выступают:
- Общеорганическая слабость, сопровождающаяся учащенным биением сердца, мигренозными проявлениями или внезапным обострением аппетита.
- Специалисты в данном случае рекомендуют выпить либо скушать что-то сладкое. Если на начальной стадии развития меры по предотвращению приняты не были, то состояние продолжает усугубляться.
- О прогрессировании говорят симптоматические проявления, связанные с гиперпотливостью и обильным слюноотделением, тремором рук или расширением зрачков и зрительными нарушениями. Но даже сейчас возможность избежать гипогликемического состояния все еще сохраняется, для чего нужно срочно скушать 5-6 кубиков сахара.
- На следующем этапе развития инсулиновой передозировки самостоятельные меры помочь уже не смогут. Пациент все больше слабеет, передвигаться сам не может. Его тахикардия набирает обороты, сознание мутнеет, беспокоит сильный тремор, начинаются проявления психических расстройств. Сейчас необходимо ввести глюкозу внутривенно, иначе у больного возникнет гипогликемическое коматозное состояние.
В дальнейшем пациент становится землисто-белого цвета, сердечный ритм его замедляется и приобретает неравномерный характер, зрачки перестают реагировать на свет. Если пациент не будет экстренно доставлен в реанимацию, то наступит летальный исход, поскольку происходит неизбежное угнетение всех функций (дыхательной, рефлекторной, кровеносной и пр.).
Хронический синдром инсулиновой передозировки
При неизменно повышенной концентрации гормона происходит постоянная выработка контринсулиновых веществ, что при прохождении инсулинотерапии чревато частыми скачками глюкозы и лабильным течением диабета. Синдром хронической инсулиновой передозировки обычно проявляется следующей симптоматикой:
- Повышенным аппетитом и ощущением постоянного голода;
- Головокружениями и частыми мигренями, частой слабостью, которая проходит после употрeбления углеводных продуктов;
- Гиперпотливостью во время сна, бессонницей или частыми кошмарами;
- Разбитостью по утрам, а в течение дня выраженной сонливостью;
- Внезапными зрительными нарушениями, самостоятельно исчезающими в течение короткого времени, появлением затуманивания или пелены перед глазами, раздвоенностью предметов и мельканием мошек;
- Прибавка веса;
- Снижение интеллектуальных способностей и работоспособности.
Первая помощь и лечение
Если в семье имеется диабетик, то домочадцам часто приходится наблюдать побочные проявления инсулиновой передозировки. Будет полезно знать, как таким пациентам помочь, как предотвратить развитие гипогликемического коматозного состояния и наступление cмepти. Специалисты предупреждают, нужно оказать первую помощь в первые минуты после появления патологической симптоматики. При своевременном обнаружении характерной симптоматики пациент даже сам может остановить наступление гипогликемии:
- На раннем этапе рекомендуется скушать кусочек белого хлеба (100 г), который нормализует сахар;
- Если по прошествии 5-7 минут симптоматика не проходит, то нужно скушать быстрые углеводы вроде сахара (2 ч. л.), карамелек или варенья;
- Если симптоматика по прошествии 5 минут также сохраняется, то следует снова скушать быстрые углеводные продукты.
Домочадцам следует вызвать скорую, а пациента нужно уложить в постель, разместив его на боку. Следует обязательно укутать ноги. Нельзя самостоятельно вкалывать Глюкагон, лучше дождаться приезда скорой. Самостоятельно можно бороться с инсулиновой передозировкой только сладкими напитками и сахаром. В дальнейшем лечение должно проходить под контролем специалистов, при необходимости с помещением больного в стационарные условия.
Если первая помощь привела к нормализации состояния, то экстренная медпомощь уже не требуется. Но пациенту все же нужно будет сходить к эндокринологу, чтобы скорректировать дозировку и схему инсулинотерапии. Если передозировка протекает в тяжелой форме, то необходим вызов неотложки. Больного помещают в эндокринологическое отделение или в реанимацию. Проводятся исследования на уровень сахара, внутривенно вводится глюкоза, внутримышечно при необходимости вводят Глюкагон. Если формируется коматозное состояние, то необходима коррекция нарушенных внутриорганических функций.
Читать еще: Признаки и лечение отравления беленой
Опасные осложнения и последствия
Последствия инсулиновой передозировки порой бывают крайне серьезными, вплоть до наступления cмepти больного. Уже указывалось, что вследствие нарушения рекомендованных доз может развиться гипогликемическое коматозное состояние, при наступлении которого у больного наблюдаются проявления:
- Вздутие и боли в животе;
- Прекращение выделения пота;
- От больного начинает пахнуть ацетоном (от мочи или изо рта);
- Выраженная дегидратация;
- Резко снижаются показатели АД;
- Уменьшаются рефлексы и тонус мышц;
- Беспокоит тошнотно-рвотное недомогание;
- Сужаются зрачки.
Легкие проявления гипогликемических приступов периодически встречаются у всех диабетиков. По наблюдениям эндокринологов, около 35% больных регулярно переживают гипогликемическую симптоматику. Если приступ развился до средней тяжести, то его последствия должны нейтрализоваться с применением специализированных инъекционных медикаментов.
Если же передозировка привела к тяжелому приступу, то осложнения неизбежно затрагивают нервносистемные структуры, провоцируя развитие головномозгового отека, менингита или умственной отсталости. Также на фоне повышенного инсулина вполне возможны различные кровоизлияния, инсульты или инфаркты. Имеет место риск кетоацидоза, который сам по себе опасен комой.
Профилактика передозировки
Ведущее значение в профилактике имеет профессиональное назначение дозировок инсулина и грамотный подбор схемы инсулинотерапии. Необходимо строго соблюдать назначения эндокринолога, вводить инъекции по времени. Для удобства пациентов сегодня созданы специальные шприцы-ручки. На шкале нужно набрать количество вводимых единиц и ввести препарат.
Также важно соблюдать правила введения относительно еды, т. е. вводить препарат только после или до пищи. Инсулиновые инъекции обычно колют в живот, поскольку именно эта область меньше всего подвергается физическим повреждениям или перегрузкам. Если же инъекции вводить в ягoдицы, то усваиваемость препарата будет сильно нарушена и замедлена.
Если пациент по каким-то причинам изменил образ жизнедеятельности, появились повышенные физические нагрузки или, наоборот, работа приобрела малоподвижный, сидячий характер, произошли изменения в режиме рациона либо в психологическом состоянии, то нужно пройти дополнительное обследование и скорректировать схему инсулинотерапии.
При своевременной терапии инсулиновой передозировки практически исключены летальные последствия для пациентов. Только внимательное отношение к процедypaм введения гормона, постоянный контроль сахара, а также своевременное распознавание признаков гипогликемического приступа поможет избежать жизнеугрожающих осложнений или фатальных последствий.
Последствия и помощь при передозировке инсулином
Инсулин позволяет поддерживать работу организма и поджелудочной железы на оптимальном уровне, но его применение в чрезмерных количествах может привести к нежелательным последствиям. В связи с этим передозировки инсулина гораздо проще избежать изначально, чем обеспечивать лечение в будущем. Во избежание осложнений необходимо знать какое количество может спровоцировать передозировку, каковы признаки состояния и другие особенности.
Какое количество инсулина приводит к передозировке
Безопасная дозировка для человека, не страдающего сахарным диабетом, должна составлять больше 4 МЕ. Спортсмены, в частности, бодибилдеры иногда используют гормональный компонент в огромном количестве, увеличивая допустимое соотношение в пять раз. Диабетики в лечебных целях могут использовать от 25 до 50 МЕ инсулина.
Все, что больше указанных показателей, приводит к передозировке.
Чаще всего причины этого заключаются в механической ошибке, разовом внедрении некорректной дозы, путнице в препаратах или некомпетентности специалиста. Также привести к передозировке может:
- нарушение привычного режима активности на фоне применения недостаточного количества углеводов;
- отказ от употрeбления пищи после введения инсулина;
- переход на новый вид гормонального компонента;
- ошибочное введение препарата здоровому человеку;
- несоблюдение врачебных рекомендаций.
Кроме того, использование чрезмерного количества инсулина возможно при одномоментном применении инсулина, употрeблении значительного количества алкоголя. В особенности тяжелые последствия следует ожидать в той ситуации, когда диабетик не употрeбляет необходимые порции пищи на фоне высоких физических нагрузок.
Признаки состояния
Скорость формирования симптомов будет зависеть от типа используемого лекарственного средства. Например, при внедрении быстрого инсулина симптомы будут развиваться через короткий промежуток времени, при использовании медленного – в течение более продолжительного периода.
На первой стадии развития состояния формируется чувство голода, тотальная слабость. Также у диабетика проявляются головные боли и учащенный темп сердцебиения. Если на данном этапе не были предприняты меры для увеличения уровня сахара в крови, то клиническая картина дополняется потливостью, дрожанием рук, повышенным слюноотделением. Не менее выраженными симптомами оказывается прогрессирующая слабость и ощущение голода, значительная бледность, онемение пальцев. Могут идентифицироваться проходящие нарушения зрения и даже расширение зрачков. Следует отметить, что на указанном этапе состояние все еще обратимо.
Однако впоследствии состояние диабетика будет усугубляться все более стремительно. Клиническая картина такова:
- Слабость прогрессирует, в результате человек будет не в состоянии помочь себе самостоятельно.
- Идентифицируется неспособность двигаться, чрезмерное потоотделение, а также учащенное сердцебиение. Может проявляться дрожание верхних и нижних конечностей, усугубление сознания, угнетение или, наоборот, чрезмерное психическое возбуждение.
- Далее формируются клонические (подергивания) или тонические судороги (спазмы). Если на представленном этапе не ввести глюкозу внутривенно, вероятно наступление гипогликемической комы.
- Коматозное состояние идентифицируется по потере сознания, сильному снижению соотношения сахара в крови (больше чем на пять ммоль от привычного уровня). У диабетика будет отмечена постоянная бледность, усугубление сердечного ритма и даже отсутствие зрачкового рефлекса. Не вызывает сомнений, что последствия такого состояния, скорее всего, окажутся весьма серьезными.
Последствия передозировки инсулином
Во многом последствия будут зависеть от степени реакции. Так, с легкими гипогликемическими состояниями сталкиваются все диабетики. В соответствии с врачебными данными, практически 30% пациентов регулярно сталкиваются с гипогликемией и ее последствиями. Наиболее серьезная опасность заключается в формировании синдрома Сомоджи, о котором будет рассказано далее. Следствием этого, в свою очередь, называют неправильное лечение сахарного диабета, что никак не облегчает течение заболевания и с течение времени приводит к возникновению кетоацидоза.
Последствия в случае приступа гипогликемии средней степени тяжести должны ликвидироваться за счет введения соответствующих лекарственных средств. Обычно это занимает достаточно длительное время. В наиболее тяжелых случаях передозировка инсулином может провоцировать нарушения со стороны деятельности нервной системы:
- отек в области мозга;
- менингеальные симптомы (головные боли, боязнь света, упopная тошнота и продуктивные рвотные позывы, ригидность мышц затылка);
- нарушение умственной деятельности, а именно деменция.
Если у диабетика по каким-либо причинам часто повторяются гипогликемические состояния и при этом присутствует расстройство сердечно-сосудистой деятельности, вероятно развитие инфаркта миокарда. Также у больного может быть отмечен инсульт и кровоизлияние в сетчатку глаза.
Смертельная доза инсулина
Смертельная дозировка гормонального компонента у разных людей – разная. Одни диабетики спокойно могут переносить количество в 300-500 ЕД, в то время как для других уже 100 ЕД могут оказаться крайне опасными, спровоцировать кому и даже cмepть. Происходит это в силу самых разных факторов, одним из которых является вес больного.
В ситуациях, когда человек, весящий 60 кг обычно вводит 60 ЕД, дозировка гормона в 100 ЕД уже окажется cмepтельной. Для диабетика же, весящего, например, 90 кг (использующего обычно 90 ЕД), указанная дозировка окажется вполне нормальной. Именно поэтому важно учитывать не только количество инсулина, но и его соотношение с весом диабетика, возрастом, наличием или отсутствием осложнений.
Возможна ли хроническая передозировка инсулином?
Хроническая передозировка инсулином действительно возможна, и называется она синдромом Сомоджи. Перманентный избыток гормонального компонента при лечении диабета провоцирует хроническое состояние, сопровождающееся производством гормонов, которые препятствуют уменьшению показателей сахара в крови. Речь идет об адреналине, кортикостероидах и глюкагоне.
Симптомами хронической передозировки у диабетиков следует считать:
- усугубленное течение заболевания;
- повышенный аппетит;
- увеличение весовой категории при повышенном соотношении сахара в моче;
- склонность к кетоацидозу (нарушение углеводного обмена);
- ацетонурию – появление в моче ацетона.
Дополняют клиническую картину резкие колебания показателей сахара в течение 24 часов, чаще привычного идентифицируется увеличение показателей сахара в крови. Кроме того, симптоматика ассоциируется с постоянными приступами гипогликемии, возникающими до нескольких раз в течение суток.
Первая и медицинская помощь
Безусловно, в случае превышения дозировки инсулина необходимо оказать первую помощь. Далее диабетику может быть предоставлена более специализированная поддержка. Первая помощь при передозировке инсулина начинается с проверки уровня сахара – это поможет диабетику убедиться в том, что причина ухудшения самочувствия определена правильно. Для этого достаточно измерить соотношение глюкозы в крови с помощью глюкометра.
После этого можно приступать к оказанию первой помощи, которая заключается в увеличении уровня глюкозы в крови. С представленной целью диабетику потребуется употребить что-либо сладкое, например, шоколадку, конфету или булочку, сладкий чай. Также больному рекомендуется внутривенно ввести раствор глюкозы – объем лекарственного средства идентифицируется в соответствии с общим состоянием диабетика.
Стремясь увеличить соотношение сахара в крови, очень важно не использовать чрезмерное количество углеводов. Избыточное соотношение сахара у человека с нормальным здоровьем может откладываться в виде гликогена (впоследствии они используются для резервной энергии). Для диабетика подобные отложения опасны дегидратацией тканевых структур, а также обезвоживанием всего организма.
После оказания представленных мер, следует обратиться к специалисту. При инсулинозависимом типе диабета будет проведена повторная проверка уровня сахара, возможно помещение в стационар. В зависимости от возникших осложнений, лечение может быть самым разными, вплоть до пожизненного.
Учитывая высокие риски, важно знать как вводить инсулин, чтобы избежать критических последствий.
- Больной должен строго соблюдать рекомендации эндокринолога и использовать инъекции исключительно в определенное время, то есть строго по часам.
- Зачастую диабетики делают себе уколы самостоятельно, что довольно несложно. Для этого применяют специальные шприцы-ручки, которые не подразумевают дополнительный набор гормонального компонента в шприц.
- Диабетику лишь необходимо набрать на шкале требуемое значение, обозначенное в единицах. Инъекция гормонального компонента проводится до или после употрeбления пищи, все зависит от указаний эндокринолога.
Общие правила внедрения инсулина таковы: в шприц набирают требуемое количество инсулина, непосредственную область введения иглы обpaбатывают при помощи спирта. После осуществления инъекции не рекомендуется сразу же извлекать из тела иголку, важно подождать в течение 10 секунд – до тех пор, пока гормональный компонент полностью усвоится.
Живот – это именно такая часть тела, которая в наименьшей степени подвержена случайным физическим нагрузкам, а потому инъекции гормонального компонента делают именно в указанную область. Если же гормональный компонент вводить в мышечные структуры конечностей, то степень его всасываемости окажется значительно ниже, соответственно, усвоение будет хуже. Именно поэтому такой подход является нежелательным. Соблюдение же всех указанных ранее советов и рекомендаций эндокринолога сведет к минимуму вероятность передозировки инсулином.
Комментировать через ВКонтакте:
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)

FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
26 01 2023 1:37:47
Фитостеролы в продуктах питания

Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
25 01 2023 11:33:18
Фитотерапевт

Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
24 01 2023 15:48:15
Fitvid

Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
23 01 2023 6:26:16
Фониатр

Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
20 01 2023 22:23:18
Форель

Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
19 01 2023 5:56:48
Формула идеального веса

Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
16 01 2023 23:12:31
Формулы расчета идеального веса

Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
15 01 2023 15:14:19
Фосфатида аммонийные соли

Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
14 01 2023 3:35:52
Фототерапия новорожденных

Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
13 01 2023 17:46:13
Фототерапия новорожденных при желтухе

Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
12 01 2023 14:29:39
Французская диета

Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
11 01 2023 18:42:42
Фрукт Кумкват — что это такое?

Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
10 01 2023 20:28:50
Фруктовая диета

Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
08 01 2023 0:25:18
Фруктоза при диабете

Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
05 01 2023 7:56:25
Фрукт свити – польза и вред

Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
02 01 2023 1:11:40
Фрукты и ягоды

Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
01 01 2023 11:44:55
Фтизиатр

Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
30 12 2022 12:50:52
Фтор в организме человека

Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
29 12 2022 8:33:50
Боли в спине после рождения ребёнка

Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
26 12 2022 21:29:45
Фунчоза: польза и вред

Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
25 12 2022 21:39:47
Фундук

Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
24 12 2022 16:11:11
Фуросемид таблетки инструкция по применению

Фуросемид таблетки инструкция по применению Инструкция по применению: Цены в интернет-аптеках: Фуросемид – синтетическое диуретическое лекарственное…
21 12 2022 23:36:26
Галактоза

Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
20 12 2022 22:39:37
Галанга

Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
19 12 2022 13:41:18
Галега лекарственная

Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
18 12 2022 9:12:25
Боли в суставах при беременности

Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
15 12 2022 7:37:52
Гастрит и изжога

Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
14 12 2022 3:47:30
Где находится ключица у человека на фото?

Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
11 12 2022 19:36:54

Некоторые технические проблемы инсулинотерапии и пути их решения
Журнал:
Проблемы эндокринологии. 2012;58(6): 60‑64
Как цитировать:
Никонова Т.В.
Некоторые технические проблемы инсулинотерапии и пути их решения. Проблемы эндокринологии.
2012;58(6):60‑64.
Nikonova TV. Certain technical problems of insulin therapy and approaches to their solution. Problemy Endokrinologii. 2012;58(6):60‑64. (In Russ.).

?>
В первые годы инсулинотерапии приходилось сталкиваться с многочисленными техническими трудностями. Дж. Маклеод (сотрудники которого Ф. Бантинг и Ч. Бест в 1921 г. получили инсулин) писал в своей книге «Инсулин и его применение в лечении диабета»: «Чтобы больной мог доверить самому себе свою собственную жизнь, ему нужно отлично овладеть определением дозы и введением инсулина». Это утверждение верно и сегодня, так как единственным методом лечения сахарного диабета 1-го типа (СД1) остается подкожное введение инсулина. Важным является правильное использование и инсулина, и современных средств его введения, к которым относятся шприцы, шприц-ручки и инсулиновые помпы.
Инсулин, как и любой другой лекарственный препарат, имеет ограниченную длительность хранения. На каждом флаконе или картридже указывается срок его годности. Запас инсулина должен храниться в холодильнике при температуре 2—8 °С, используемый препарат должен иметь комнатную температуру. Известно, что инсулин снижает свою активность под действием прямого солнечного света, поэтому после инъекции следует убирать флакон или шприц-ручку в упаковку. Инсулиновые шприцы по-прежнему являются альтернативой шприц-ручкам и позволяют вводить инсулин с высокой степенью дозирования. Особое внимание следует обращать на соответствие инсулина и используемого инсулинового шприца. До сих пор встречаются шприцы для инсулина с концентрацией 40 ЕД/мл, при этом в мире в настоящее время в основном выпускаются инсулины с концентрацией 100 ЕД/мл. Использование шприцев U-40 при наборе инсулина с концентрацией U-100 может приводить к значительным ошибкам в дозировании и тяжелым гипогликемиям. Шприцы желательно использовать один раз.
Первая шприц-ручка (полуавтоматический дозатор инсулина) появилась в 1985 г. Исходно шприц-ручки были разработаны для больных с нарушением зрения, которые не могли самостоятельно набрать инсулин в шприц. В дальнейшем их стали использовать все больные СД, так как они создают для больного определенные удобства, особенно при современных режимах интенсифицированной инсулинотерапии, когда приходится делать инъекции многократно в течение дня. Однако обращение со шприц-ручками в определенном смысле несколько сложнее, так что больные должны тщательно изучить инструкцию по использованию и строго ее придерживаться. Один из недостатков шприц-ручек состоит в том, что, когда в картридже остается небольшое количество инсулина (меньше нужной дозы), многие больные выбрасывают такой картридж и вместе с ним инсулин. Желательно, чтобы шприц-ручки имели шаг набора дозы не больше 1 ЕД, а для детей — даже 0,5 ЕД. Иглы для шприц-ручек должны использоваться только один раз. Чтобы сделать введение инсулина практически безболезненным, острие иглы подвергается специальной заточке и смазке с использованием новейших технологий. При многократном использовании игла затупляется, что может приводить к излишней травматизации подкожной клетчатки и развитию липогипертрофий. Часто больные продолжают вводить инсулин в эти уплотнения, так как инъекции инсулина в них менее болезненны. Однако всасывание инсулина из липодистрофических уплотнений неравномерное, что может ухудшить эффект. В настоящее время шприц-ручки выпускаются практически всеми зарубежными производителями инсулинов, а также производителями медицинского оборудования.
Шприц-ручка Лантус SoloSTAR была представлена в 2007 г., с ее помощью можно одновременно вводить до 80 ЕД инсулина в отличие от других шприц-ручек, которые позволяют ввести не более 60 ЕД. Шприц-ручка предварительно заполнена инсулином и утилизируется, когда кончается инсулин. Таким образом, отпадает необходимость менять картриджи инсулина, что существенно облегчает пользование такой шприц-ручкой. Шприц-ручка SoloSTAR имеет шаг набора в 1 ЕД. и возможность хода вперед/назад, т.е. обладает всеми свойствами современного средства введения инсулина.
Важным практическим аспектом инсулинотерапии с использованием шприц-ручек является усилие, которое необходимо применить для инъекции. В исследовании T. van der Burg и соавт., 2011 [1] сравнивались усилия, необходимые для введения инсулина с помощью шприц-ручки SoloSTAR (SoloSTAR; «Sanofi-Аventis») и других одноразовых шприц-ручек при различной скорости инъекции, рассчитываемой по объему выводимого инсулина. Исследовано 4 разных типа шприц-ручек: SoloSTAR с инсулином гларгин (серийный номер 40U286), FlexPen с инсулином детемир (серийный номер VH70215), NGFP с инсулином детемир (серийный номер VH70007) и KwikPen с инсулином лизпро (серийный номер A477063). Протестировано по 20 шприц-ручек каждого типа при двух скоростях введения инсулина (6 и 10 ЕД/с). Все тесты проводились с иглами, рекомендованными производителями, с одинаковым внешним диаметром 0,25 мм: BD Micro-Fine 0,25 мм (31 G) × 5 мм для SoloSTAR и KwikPen; NovoFine 0,25 мм (31 G) × 6 мм для FlexPen и NGFP. Тестирование проводилось с использованием тензометра («Zwick GmbH & Co. KG», Ульм, Германия) и датчика усилия (KAF-TC, Zwick GmbH & Co. KG, Ульм, Германия; номинальная нагрузка 200 Ньютон – Н) при стандартных атмосферных условиях. Предварительно было показано, что усилие, необходимое для инъекции инсулина, зависит в основном от следующих факторов: трения между движущимися частями механизма, трения между клапаном и стеклянной частью картриджа, трения жидкости (инсулина) и давления тканей. Поскольку давление тканей трудно измерить и воспроизвести в эксперименте с высокой степенью постоянства, во всех тестах инсулин из шприц-ручек выводился в стакан.
Из 4 одноразовых инсулиновых шприц-ручек для SoloSTAR понадобилось самое меньшее усилие независимо от вводимой дозы. При введении большей дозы у всех 4 ручек требовалось большее усилие, однако у SoloSTAR оно было существенно меньше, чем у других шприц-ручек. Эта разница наблюдалась как в отношении среднего, так и максимального усилия. Результаты этого исследования соответствуют опубликованным ранее данным лабораторных исследований, по которым SoloSTAR требовала меньшего усилия для инъекций, чем FlexPen [2]. Вместе с тем результаты исследований J. Rissler и соавт. [3] и T. Asakura и соавт. [4] указывают на меньшее усилие для инъекций у NGFP, чем у SoloSTAR. Несовпадение данных объясняется тем, что в упомянутых исследованиях ориентировались на линейную скорость (в мм/с) без учета объемной скорости (ЕД/с). В связи с различиями механизмов шприц-ручек, объем инсулина, высвобождаемый в секунду, у SoloSTAR на 27,5% больше, чем у FlexPen и NGFP.
В наблюдательном обзорном клиническом исследовании J. Сarter и соавт., 2008 [5] была показана высокая удовлетворенность пациентов шприц-ручками SoloSTAR. В данном исследовании подавляющее число участников отметили легкость обучения использованию и простоту применения. Установлено положительное воздействие на различные психологические аспекты пациентов, в том числе преодоление нежелания использовать инсулин и повышение уверенности в способности управлять своим диабетом даже для пациентов с нарушениями подвижности кистей рук.
В исследовании T. Haak и соавт. [6], в котором нарушения кистевой моторики имелись у 16 пациентов и у 19% пациентов были нарушения зрения, большинство участников сочли SoloSTAR удобнее для инъекций 40 ЕД инсулина по сравнению с FlexPen. Результаты этого исследования могут быть связаны с меньшим усилием, необходимым для инъекций [2]. Следует отметить, что это исследование проводилось в лабораторных условиях, при этом инсулин выводился в стакан, а не в ткань. Поэтому ощущения пациентами усилия в повседневной практике могут отличаться от экспериментальных результатов.
На действие инсулина после подкожной инъекции влияет много факторов, в том числе выбор места инъекции [7, 8], скорость всасывания из подкожной клетчатки [9], тип инсулина, условия окружающей среды. Инъекции должны всегда осуществляться в подкожно-жировую клетчатку, а не внутрикожно или внутримышечно. Попадание инсулина в мышечный слой может привести к непредсказуемым колебаниям гликемии. Для того чтобы избежать внутримышечной инъекции, используются короткие инсулиновые иглы — длиной 4, 5, 6 мм. У взрослых пациентов инъекции с помощью коротких игл не требуют формирования кожной складки; они должны выполняться под прямым углом к поверхности кожи. Для инъекций инсулина используется несколько областей: передняя поверхность живота, бедер, наружная поверхность плеч, ягодицы. Быстрее всего инсулин всасывается из области живота, инсулин короткого действия перед приемом пищи рекомендуется вводить именно в эту область, пролонгированный инсулин можно вводить в бедра или ягодицы.
Важное значение имеет точность дозирования инсулина [10]. В открытом рандомизированном исследовании N. Hermann [11] определялась точность дозирования инсулина с использованием шприц-ручек SoloSTAR с инсулинами гларгин (Лантус) и глулизин (Апидра). Шесть различных доз инсулина (10, 40 и 80 ЕД гларгина и 5, 15 и 30 ЕД глулизина) вводили в губку. Шприц-ручки взвешивали до и после выведения тестируемой дозы. Точность дозирования подсчитывалась согласно рекомендациям международной организации по стандартизации (ISO). Средние стандартные отклонения доз гларгина оставляли 0,24, 0,36 и 0,62 ЕД. для 10, 40 и 80 ЕД соответственно. Средние стандартные отклонения доз глулизина — 0,20, 0,29 и 0,34 ЕД для 5, 15 и 30 ЕД соответственно. Таким образом, исследование показало большую точность дозирования инсулинов в шприц-ручках SoloSTAR в соответствие со стандартами ISO. Высокая точность дозирования инсулина способствует улучшению гликемического контроля.
В отличие от других шприц-ручки SoloSTAR для базального и болюсного инсулинов имеют разный цвет, что позволяет больным легче различать эти инсулины, даже в случае плохого зрения. В исследовании F. Austin [12] было продемонстрировано, что цвета шприц-ручек SoloSTAR легко различить при тусклом свете; даже люди с нарушенным цветовосприятием четко видят отличия. Возможность дифференцировать инсулиновые шприц-ручки сводит к минимуму риск введения «не того» инсулина и соответственно уменьшает риск возникновения побочных эффектов лечения. Шприц-ручки SoloSTAR — единственные шприц-ручки, имеющие различный цвет корпуса, кнопки инъекции и селектора дозы для разных инсулинов.
Компанией «Sanofi» были выпущены также человеческие инсулины Инсуман Рапид и Инсуман Базал в одноразовых шприц-ручках SoloSTAR, которые имеют шаг набора в 1 ЕД, максимальную единовременную дозу инсулина до 80 ЕД, при этом дозу легко установить и адаптировать, хорошо слышны щелчки при наборе, легко подтвердить введение полной дозы (селектор возвращается к «0»), легко дифференцировать шприц-ручки, так как они имеют разные цвета для Инсумана Рапид и Инсумана Базал. В случаях назначения инсулина НПХ или фиксированных инсулиновых смесей, содержащих инсулин НПХ, к факторам, влияющим на действие инсулина, прибавляется еще один — степень гомогенности кристаллической суспензии. Все используемые в настоящее время НПХ-картриджи требуют проведения перед инъекцией тщательного перемешивания кристаллической суспензии, поскольку без надлежащей гомогенизации препарата может наблюдаться значительная вариабельность вводимой дозы. Точное дозирование инсулина НПХ достигается при как минимум 10-кратном переворачивании картриджа или «прокатывании» его в течение определенного времени между ладонями. Во избежание образования пузырьков картридж нельзя встряхивать. Согласно инструкциям по применению инсулина НПХ в картриджах, для получения гомогенной суспензии необходимо переворачивать картридж не менее 10 раз. С другой стороны, в реальной практике считается, что процедура перемешивания суспензии инсулина раздражает пациентов. P. Jehle и соавт. [13] обнаружили, что неадекватное ресуспензирование инсулина НПХ перед инъекцией шприц-ручкой — нередкое явление среди пациентов. Хотя авторы не определяли точную дозу инсулина, они оценивали ее косвенно по оптической плотности суспензии. Мутность суспензии была обусловлена наличием в ней комплексов инсулина, тогда как прозрачность определялась растворителем или растворенным инсулином в зависимости от используемого препарата. Лишь 10 (9%) из 109 больных, участвовавших в исследовании, перемешивали инсулин правильно, переворачивая картридж или прокатывая его между ладонями не менее 10 раз. После того, как пациентов обучили правильной технике ресуспензирования, авторы отметили, что у пациентов, соблюдающих эту технику, частота эпизодов гипогликемии была значимо ниже, чем у несоблюдавших. Авторы рекомендовали переворачивать ручки с инсулином НПХ не менее 20 раз, причем эта рекомендация должна была включаться в программу обучения больных. Позднее было показано, что только один из 180 пациентов перемешивает инсулин в соответствии с инструкцией производителя. В 40% картриджей, наполовину опустошенных пациентами, оптическая плотность суспензии инсулина значительно отличалась от ожидаемой. Таким образом, больные часто пренебрегают правилами перемешивания суспензии инсулина. Современные картриджи инсулина НПХ содержат в растворе специально разработанные шарики, помогающие перемешиванию. Однако этот компонент в настоящее время не стандартизирован, сами шарики значительно варьируют как по количеству (от одного до трех), так и по материалу изготовления (металл, стекло).
P. Kaiser и соавт. [14] оценивали эффективность перемешивания инсулина НПХ с меньшей кратностью переворачиваний, чем рекомендовано. В исследовании использовались картриджи с инсулином НПХ производства «Sanofi-Aventis», «Lilly», «Berlin-Chemie», «B. Braun и Novo Nordisk» (см. таблицу).

С целью имитации ежедневного режима лечения пациента картриджи с инсулином опустошались на 28 МЕ утром и вечером в течение 5 дней. Первую дозу получали после стандартной процедуры ресуспензирования (20 переворачиваний картриджа), последующие дозы получали после 3, 6, 10 или 20 переворачиваний (12 картриджей в каждой экспериментальной серии, две дозы в день). Концентрацию инсулина в дозах 1, 2, 6, и 10 определяли методом жидкостной хроматографии высокого давления. В первых корректно приготовленных дозах наблюдались сравнимые концентрации инсулина.
В большинстве остальных образцов были выявлены явные и значительные отклонения от заданной дозы, особенно при 3- и 6-кратном переворачивании картриджа. Достичь эффективного ресуспензирования путем меньшего числа переворачиваний удалось только в картриджах «Sanofi-Aventis», содержащих три более тяжелых металлических шарика. Во всех остальных картриджах с меньшим количеством шариков при несоблюдении официальной инструкции по применению была велика вероятность получения неправильной дозы. Все применявшиеся в данном исследовании картриджи обеспечивают точное дозирование инсулина при его 20-кратном перемешивании в соответствии с инструкцией производителя. Неадекватность дозирования вследствие низкой гомогенизации при несоблюдении инструкции по применению может приводить к увеличению дозировок инсулина, что должно учитываться при планировании затрат на лечение. Кроме того, введение инсулина с низкой концентрацией действующего вещества может привести к повышению концентрации оставшейся в картридже части суспензии и соответственно увеличению риска превышения концентрации инсулина в единице суспензии препарата при следующих инъекциях. Только Инсуман Базал ГТ, по результатам исследований, имеет необходимую точность дозирования (см. рисунок)

Таким образом, можно ожидать, что потенциальные расходы на другие, кроме Инсумана, препараты инсулина НПХ, могут быть несколько выше вследствие возможного увеличения их дозировок из-за плохого перемешивания. Необходимо уделять больше внимания технике инъекций как при первичном, так и при повторном обучении больных (особенно применяющих инсулин НПХ) процедуре его эффективного перемешивания. Особенную озабоченность в связи с этим вызывают неблагоприятные клинические эффекты гипогликемий, равно как и затраты здравоохранения на их лечение. Стоимость лечения тяжелой гипогликемии, включая вызов скорой/неотложной помощи, составляет, по некоторым оценкам, 12 тыс. руб. [15].
Появление одноразовых шприц-ручек SoloSTAR намного облегчило жизнь как пациентам, так и эндокринологам. Потенциальные экономические преимущества использования данной шприц-ручки представляют интерес для рационального использования средств, выделяемых на лекарственное обеспечение.
Сахарный диабет считается грозным заболеванием, требующим четкого соблюдения правил лечения. Инсулинотерапия – важный метод, позволяющий контролировать показатели глюкозы в крови при собственном дефиците инсулина (гормона поджелудочной железы). Как правило, при диабете препараты вводятся ежедневно.

Пожилые люди, а также те, которые имеют осложнения основной болезни в виде ретинопатии, энцефалопатии самостоятельно вводить гормон не могут. Они нуждаются в помощи среднего медицинского персонала. Однако большинство пациентов быстро учатся тому, как делать инъекции инсулина, а в дальнейшем проводят процедуры уже без дополнительного участия. Далее рассмотрены особенности введения инсулина и алгоритм набора препарата в шприц.
Основные моменты
Прежде всего, лечащий эндокринолог выбирает схему проведения инсулинотерапии. Для этого учитывается образ жизни пациента, степень компенсации диабета, физическая активность, лабораторные показатели. Специалист определяет, инсулин какой продолжительности действия должен использоваться, точную дозировку и количество инъекций в день.
В случае выраженной гипергликемии через несколько часов после приемов пищи, врач назначает введение пролонгированных препаратов натощак. При высоких скачках сахара сразу после еды предпочтение отдается короткому или ультракороткому инсулину.
Бывают ситуации, в которых комбинируют введение коротких и пролонгированных средств. Например, утром и вечером вводят базальный инсулин (длинный), а перед каждым приемом пищи – короткий.
Больной сахарным диабетом всегда должен иметь кухонные веса. Это необходимо для того, чтоб определить, какое количество углеводов поступает в организм и правильно высчитать дозу инсулина. А также важным моментом считается измерение показателей сахара в крови глюкометром несколько раз в день с фиксацией результатов в личном дневнике.

Комбинирование препаратов – четко контролируемый врачом этап лечения
Диабетик должен взять себе в привычку следить за сроком годности используемых препаратов, поскольку просроченный инсулин может абсолютно непредсказуемым образом подействовать на больной организм.
Не нужно бояться уколов. Помимо знаний о том, как правильно колоть инсулин, нужно перебороть свой страх выполнять данную манипуляцию самостоятельно и без контроля медицинских сотрудников.
Выбор шприца для инъекции
Введение инсулина может осуществлять при помощи одноразовых инсулиновых шприцов или шприцов-ручек. Инсулиновые шприцы бывают двух видов: те, что имеют встроенную иглу и те, которые оснащены интегрированной иглой.
Читайте также: Как подготовиться к сдаче крови на сахар
Шприцы со съемной иглой
Устройство такого приспособления необходимо для того, чтоб облегчить процесс набора инсулина из флакона. Поршень шприца сделан так, что движения осуществлялись мягко и плавно, делая погрешность при наборе препарата минимальной, ведь известно, что даже самая маленькая ошибка для диабетиков может иметь серьезные последствия.
Цена деления имеет значения от 0,25 до 2 ЕД инсулина. Данные указаны на корпусе и упаковке выбранного шприца. Желательно использовать шприцы с наименьшей ценой деления (особенно это касается детей). На данный момент распространенными считаются шприцы объемом в 1 мл, вмещающие от 40 до 100 ЕД препарата.
Шприцы со встроенной иглой
Отличаются от предыдущих представителей лишь тем, что здесь игла не снимается. Она впаяна в пластиковый корпус. Неудобство в наборе лекарственного раствора считается недостатком таких шприцов. Достоинство – отсутствие так называемой мертвой зоны, которая образуется в шейке приспособления для инъекций со съемной иглой.

Интегрированная игла – одно из преимуществ для введения гормона
Как делать инъекцию
Прежде чем вводить лекарственное средство, следует подготовить все необходимое для манипуляции:
- инсулиновый шприц или шприц-ручку;
- ватные тампоны;
- этиловый спирт;
- флакон или картридж с гормоном.
Флакон с препаратом нужно достать за полчаса до инъекции, чтоб раствор успел нагреться. Подогревать инсулин с помощью воздействия тепловых агентов запрещено. Обязательно проверить на флаконе срок годности препарата и дату его открытия.
Важно! После открытия очередного флакона нужно записать дату в личном дневнике или на этикетке.
Мытье рук
Следует тщательно вымыть руки с мылом. Высушить полотенцем. Обработать антисептиком (при его наличии) или этиловым спиртом. Подождать, пока спирт высохнет. Нельзя допускать контакта спирта с местом инъекции, поскольку он имеет свойство инактивировать действие инсулина. При необходимости зону введения следует обмыть теплой водой с антисептическим мылом.
Набор препарата в шприц
Техника набора инсулина включает следующие этапы:
- Больной должен четко знать необходимую дозу лекарственного вещества.
- Снять колпачок с иглы и аккуратным движением оттянуть поршень до отметки того количества препарата, которое нужно будет набрать.
- С иглой следует обращаться аккуратно, не прикасаясь к рукам, обратной стороне колпачка или стенкам флакона, чтоб не произошло растерилизации.
- Вставить шприц в пробку флакона. Перевернуть флакон вверх дном. Ввести воздух из шприца внутрь.
- Медленно оттянуть поршень снова до нужной отметки. Раствор поступит в шприц.
- Проверить отсутствие воздуха в шприце, при наличии – выпустить.
- Аккуратно закрыть иглу шприца крышкой и положить на чистую заранее подготовленную поверхность.

Соблюдение правил набора лекарственного вещества в шприц – важный этап эффективного лечения
Применение инсулина может сопровождаться использованием комбинированных схем терапии. В этом случае врач назначает введение препаратов короткого и пролонгированного действия одновременно.
Самостоятельное смешивание разных форм лекарственного вещества не допускается. Следует убедиться в порядке набора растворов в один шприц перед тем, как делать инъекцию инсулина. Подобные схемы расписывает лечащий специалист.
Обычно первым набирают гормон короткого действия, а затем уже длительного.
Инъекция
Техника введения инсулина подразумевает четкое соблюдение зон для инъекций. Укол делают не ближе, чем 2,5 см от родинок и рубцов и 5 см от пупка. Также препарат не вводят в места повреждений, ушибов, наличия отечности.
Колоть инсулин нужно в подкожно-жировой слой (подкожная инъекция). Введение подразумевает образование кожной складки и ее оттягивание, чтоб не допустить попадание раствора в мышцу. После образования складки иглу вводят под острым (45о) или прямым (90о) углом.
Как правило, под острым углом инъекция выполняется в местах с малой жировой прослойкой, детям и при использовании обычного шприца объемом 2 мл (при отсутствии инсулиновых шприцов медработники в ЛПУ используют обычные шприцы малого объема, самостоятельно их применять не рекомендуется). В остальных случаях инъекции инсулина выполняют под прямым углом.
Иглу инсулинового шприца следует ввести на всю длину в кожную складку и медленно продвигать поршень, пока он не достигнет нулевой отметки. Подождать на протяжении 3-5 секунд и вывести иглу, не меняя угол.
Случаются моменты, когда раствор начинает вытекать с места прокола. Нужно легко прижать эту зону на 10-15 секунд. При повторении подобных случаев проконсультироваться со специалистом о происходящем.
Нужно помнить, что шприцы одноразовые. Повторное их использование не допускается.
Правильно собираем складку
Подкожные инъекции, как впрочем и остальные, более эффективны при максимальном выполнении правил по проведению манипуляции. Сбор кожи в складку – одно из них. Поднимать кожу нужно только двумя пальцами: указательным и большим. Использование остальных пальцев увеличивает риск захвата мышечной ткани.

Образование кожной складки для инъекции – метод усиления эффективности терапии
Складку не нужно сжимать, а лишь следует придерживать. Сильное сдавливание приведет к болезненности при введении инсулина и вытеканию лекарственного раствора из места прокола.
Инъекция шприцом-ручкой
Алгоритм введения инсулина включает не только применение обычного шприца. В современном мире использование шприцов-ручек стало весьма популярно. Прежде чем сделать инъекцию, такое приспособление нужно заправить. Для шприцов-ручек используется инсулин в картриджах. Существуют одноразовые ручки, в которых находится картридж на 20 доз, не подлежащий замене, и многоразовые, где «начинка» сменяется на новую.
Особенности применения и преимущества:
- четкая автоматическая установка дозировки;
- большой объем препарата, позволяющий отлучаться из дома на длительное время;
- безболезненность введения;
- более тонкие иглы, чем в инсулиновых шприцах;
- отсутствие необходимости раздеваться, чтоб поставить инъекцию.
После вставки нового картриджа или во время использования старого следует выдавить несколько капель лекарственного вещества, чтоб убедиться в отсутствии воздуха. Устанавливается дозатор на необходимых показателях. Места введения инсулина и угол определяет лечащий врач. После того как больной нажал на кнопку, следует подождать 10 секунд и только потом извлекать иглу.
Шприц-ручка является индивидуальным приспособлением. Совместное использование с другими диабетиками недопустимо, поскольку увеличивается риск распространения инфекционных заболеваний.
Места для инъекций
Правила введения инсулина подчеркивают необходимость соблюдения следующих советов:
- Вести личный дневник. Большинство больных сахарным диабетом фиксируют данные о местах введения препарата. Это необходимо для профилактики липодистрофии (патологического состояния, при котором исчезает или резко уменьшается количество подкожного жира в месте инъекции гормона).
- Вводить инсулин нужно так, чтоб место следующего укола «сдвигалось» по часовой стрелке. Первую инъекцию можно сделать в переднюю брюшную стенку на 5 см от пупка. Смотря на себя в зеркало нужно определить места «продвижения» в следующем порядке: верхний левый квадрант, верхний правый, нижний правый и нижний левый квадрант.
- Следующее допустимое место – зона бедер. Смена области укола происходит сверху вниз.
- Правильно вводить инсулин в ягодицы нужно в таком порядке: в левую боковую часть, в центр левой ягодицы, в центр правой ягодицы, в правую боковую часть.
- Укол в плечо, как и область бедер, подразумевает «продвижение» сверху вниз. Уровень нижнего позволенного введения устанавливает врач.

Правильный выбор места инъекции – возможность предотвратить развитие осложнений инсулинотерапии
Живот считается одним из популярных мест для инсулинотерапии. Преимущества заключаются в самом быстром всасывании препарата и развитии его действия, максимальной безболезненности. Кроме того, передняя брюшная стенка практически не склонна к липодистрофии.
Поверхность плеча также пригодна для введения средства короткого действия, но биодоступность в этом случае составляет около 85%. Выбор такой зоны позволен при адекватных физических нагрузках.
В ягодицы колют инсулин, инструкция которого говорит о его пролонгированном действии. Процесс всасывания более медленный по сравнению с другими областями. Часто используется в лечении детского диабета.
Передняя поверхность бедер считается наименее пригодной для терапии. Сюда ставят инъекции, если необходимо применение инсулина продолжительного действия. Всасывание препарата происходит очень медленно.
Читайте также:
- Что такое иммунореактивный инсулин инвитро
- Зачем нужны инсулин и глюкагон человеку
Последствия инъекции инсулина
Инструкция по применению гормона подчеркивает возможность развития побочных эффектов:
- аллергические проявления местного или общего характера;
- липодистрофия;
- гиперчувствительность (бронхиальный спазм, ангионевротический отек, резкое падение артериального давления, шоковое состояние);
- патология зрительного аппарата;
- образование антител к активному веществу препарата.
Способы введения инсулина достаточно разнообразны. Выбор схемы и метода – прерогатива лечащего специалиста. Однако помимо инсулинотерапии следует помнить также о соблюдении диеты и оптимальной физической активности. Только такая комбинация позволит поддерживать качество жизни пациента на высоком уровне.